Filtru
Întâi cele populare
Întâi cele populare
0
În stoc
Ginsengul-siberian este recunoscut pentru prorietatile sale energizante si revigorante. Are proprietati imunostimulatoare si antioxidante; ajuta la adaptarea organismului in conditii de stres. Sustine functia sexuala si libidoul la ambele sexe.
Recomandat ca adjuvant in:
Reducerea stresului si oboselii, convalescenta
Combaterea procesului de imbatranire
Imbunatatirea performantei sexuale
Impotenta, infertilitate feminina si masculina, disfunctii sexuale
Reducerea efectelor oboselii psihice, fizice si epuizarii
Combaterea efectelor stresului prin echilibrarea hormonilor de stres si relaxarea sistemului nervos
Infectii virale
Atenuarea problemelor aparute la menopauza
Slabiciune, oboseala cronica, epuizare, insomnie, deficiente de invatare, memorare, atentie, efort fizic intens, fibromialgie
Scaderea riscului de a face cancer si micsorarea nivelului zaharului din sange la persoanele cu diabet zaharat tip II
Terapii complementare antitumorale.
Compozitie:
Extract de Ginseng-siberian (Eeleutherococcus senticosus) 250mg, standardizat 0,4% eleutherozide
Efecte:
Contribuie la cresterea energiei fizice si a vitalitatii, optimizand activitatea fizica si mentala
Protejeaza organismul impotriva stresului
Contribuie la neutralizarea efectelor radicalilor liberi, intarziind procesele de imbatranire celulara
Sustine o viata sexuala sanatoasa
Mod de administrare:
Cate 1 comprimat de 2 ori pe zi inainte de ora 18.
Recomandat ca adjuvant in:
Reducerea stresului si oboselii, convalescenta
Combaterea procesului de imbatranire
Imbunatatirea performantei sexuale
Impotenta, infertilitate feminina si masculina, disfunctii sexuale
Reducerea efectelor oboselii psihice, fizice si epuizarii
Combaterea efectelor stresului prin echilibrarea hormonilor de stres si relaxarea sistemului nervos
Infectii virale
Atenuarea problemelor aparute la menopauza
Slabiciune, oboseala cronica, epuizare, insomnie, deficiente de invatare, memorare, atentie, efort fizic intens, fibromialgie
Scaderea riscului de a face cancer si micsorarea nivelului zaharului din sange la persoanele cu diabet zaharat tip II
Terapii complementare antitumorale.
Compozitie:
Extract de Ginseng-siberian (Eeleutherococcus senticosus) 250mg, standardizat 0,4% eleutherozide
Efecte:
Contribuie la cresterea energiei fizice si a vitalitatii, optimizand activitatea fizica si mentala
Protejeaza organismul impotriva stresului
Contribuie la neutralizarea efectelor radicalilor liberi, intarziind procesele de imbatranire celulara
Sustine o viata sexuala sanatoasa
Mod de administrare:
Cate 1 comprimat de 2 ori pe zi inainte de ora 18.
0
În stoc
Ce este Sumamigren şi pentru ce se utilizează
Sumatriptan aparţine unui grup de medicamente denumite agonişti ai receptorilor
serotoninergici.
Se consideră că durerea de cap de tip migrenă apare ca urmare a dilatării vaselor de
sânge. Sumatriptan produce vasoconstricţie, ameliorând durerea de cap de acest tip.
Sumatriptan este utilizat în tratamentul crizelor de migrenă cu sau fără aură (o
senzaţie de avertizare care constă de obicei în tulburări de vedere cum ar fi percepţia
de pete luminoase, linii în zig-zag, steluţe sau valuri).
Cum să utilizaţi Sumamigren
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul. Discutaţi cu
medicul dumneavoastră dacă nu sunteţi sigur.
Sumamigren nu trebuie utilizat preventiv (profilactic).
Comprimatele vor fi înghiţite întregi cu apă.
Doza recomandată este:
Adulţi
Un comprimat filmat de 50 mg pentru o criză de migrenă. Unii pacienţi pot necesita o
doză de 100 mg.
Dacă simptomele migrenei sunt iniţial ameliorate după prima doză de
medicament, dar revin ulterior, doza poate fi repetată încă o dată şi, în rare cazuri de
maxim două ori, în 24 de ore. Doza maximă de 300 mg pe zi nu trebuie depăşită.
Nu se recomandă administrarea Sumamigren la copii şi adolescenţi (cu vârsta mai
mică de 18 ani) şi vârstnici (cu vârsta peste 65 de ani).
Dacă simptomele migrenei nu se ameliorează după prima doză şi
medicamentul nu are efect, nu trebuie să mai luaţi alte doze în timpul aceleiaşi
crize de migrenă.
Data viitoare când aveţi migrenă, puteţi lua din nou Sumamigren.
Dacă aveţi impresia că efectul Sumamigren este prea puternic sau prea slab, spuneţi
medicului dumneavoastră sau farmacistului
Dacă luaţi mai mult decât trebuie din Sumamigren
Simptomele în caz de supradozaj sunt aceleaşi cu cele enumerate la pct. 4 “Reacţii
adverse posibile”. Dacă aţi luat prea multe comprimate, adresaţi-vă medicului, sau
mergeţi la cel mai apropiat spital.
Dacă aveţi întrebări suplimentare privind utilizarea acestui medicament, întrebaţi
medicul dumneavoastră sau farmacistul.Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că
nu apar la toate persoanele.
Sumatriptan aparţine unui grup de medicamente denumite agonişti ai receptorilor
serotoninergici.
Se consideră că durerea de cap de tip migrenă apare ca urmare a dilatării vaselor de
sânge. Sumatriptan produce vasoconstricţie, ameliorând durerea de cap de acest tip.
Sumatriptan este utilizat în tratamentul crizelor de migrenă cu sau fără aură (o
senzaţie de avertizare care constă de obicei în tulburări de vedere cum ar fi percepţia
de pete luminoase, linii în zig-zag, steluţe sau valuri).
Cum să utilizaţi Sumamigren
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul. Discutaţi cu
medicul dumneavoastră dacă nu sunteţi sigur.
Sumamigren nu trebuie utilizat preventiv (profilactic).
Comprimatele vor fi înghiţite întregi cu apă.
Doza recomandată este:
Adulţi
Un comprimat filmat de 50 mg pentru o criză de migrenă. Unii pacienţi pot necesita o
doză de 100 mg.
Dacă simptomele migrenei sunt iniţial ameliorate după prima doză de
medicament, dar revin ulterior, doza poate fi repetată încă o dată şi, în rare cazuri de
maxim două ori, în 24 de ore. Doza maximă de 300 mg pe zi nu trebuie depăşită.
Nu se recomandă administrarea Sumamigren la copii şi adolescenţi (cu vârsta mai
mică de 18 ani) şi vârstnici (cu vârsta peste 65 de ani).
Dacă simptomele migrenei nu se ameliorează după prima doză şi
medicamentul nu are efect, nu trebuie să mai luaţi alte doze în timpul aceleiaşi
crize de migrenă.
Data viitoare când aveţi migrenă, puteţi lua din nou Sumamigren.
Dacă aveţi impresia că efectul Sumamigren este prea puternic sau prea slab, spuneţi
medicului dumneavoastră sau farmacistului
Dacă luaţi mai mult decât trebuie din Sumamigren
Simptomele în caz de supradozaj sunt aceleaşi cu cele enumerate la pct. 4 “Reacţii
adverse posibile”. Dacă aţi luat prea multe comprimate, adresaţi-vă medicului, sau
mergeţi la cel mai apropiat spital.
Dacă aveţi întrebări suplimentare privind utilizarea acestui medicament, întrebaţi
medicul dumneavoastră sau farmacistul.Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că
nu apar la toate persoanele.
0
În stoc
Ce este Deprestop şi pentru ce se utilizează
Deprestop conţine substanţa activă escitalopram şi este utilizat în tratamentul depresiilor
majore, tulburărilor de panică, de anxietate socială şi generalizate, tulburărilor obsesivcompulsive.
Escitalopramul aparţine unui grup de antidepresive numite inhibitori selectivi ai recaptării
serotoninei (ISRS). Aceste medicamente acţionează asupra sistemului serotoninergic din
creier, crescând concentraţia de serotonină. Tulburările sistemului serotoninergic sunt
considerate un factor important în dezvoltarea depresiei şi a afecţiunilor înrudite.
Este posibil să treacă aproximativ două săptămâni până când veți începe să vă simțiți mai
bine. Continuați să luați Deprestop chiar dacă durează un timp până la îmbunătăţirea stării
dumneavoastră.
Adresați-vă unui medic dacă nu vă simțiți mai bine sau vă simțiți mai rău. Cum să utilizaţi Deprestop
Utilizaţi întotdeauna Deprestop exact aşa cum v-a spus medicul dumneavoastră. Trebuie să
discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Deprestop se administrează în doză zilnică unică şi poate fi administrat cu sau fără
alimente.
Episoade de depresie majoră
Doza uzuală este de 10 mg o dată pe zi. În funcţie de răspunsul individual al pacientului,
doza poate fi crescută de către medicul dumneavoastră până la maxim 20 mg pe zi.
Tulburări de panică însoţite sau nu de agorafobie
Se recomandă o doză iniţială de 5 mg pentru prima săptămână de tratament, înainte de a
creşte doza la 10 mg pe zi. Doza poate fi crescută de către medicul dumneavoastră până la
maxim 20 mg pe zi.
Tulburări de anxietate socială
Doza uzuală este de 10 mg o dată pe zi. De obicei, sunt necesare 2 - 4 săptămâni pentru a
se obţine ameliorarea simptomatologiei. Ulterior, în funcţie de răspunsul individual al
pacienţilor, doza poate fi redusă de către medicul dumneavoastră la 5 mg sau crescută
până la la maxim 20 mg.
Tulburări de anxietate generalizată
Doza iniţială este de 10 mg o dată pe zi. În funcţie de răspunsul individual al pacientului,
doza poate fi crescută până la maxim 20 mg pe zi.
Tulburări obsesiv-compulsive
Doza iniţială este de 10 mg o dată pe zi. În funcţie de răspunsul individual al pacientului,
doza poate fi crescută de către medicul dumneavoastră până la maxim 20 mg pe zi.
Pacienţi vârstnici (cu vârsta >65 ani)
Doza iniţială este de 5 mg o dată pe zi. În funcţie de răspunsul individual al fiecărui
pacient, doza poate fi crescută de către medicul dumneavoastră la 10 mg pe zi.
Copii şi adolescenţi (cu vârsta pînă la 18 ani)
Deprestop nu trebuie utilizat în tratamentul copiilor şi adolescenţilor cu vârsta sub 18 ani.
Simptome de întrerupere observate la oprirea tratamentului
Trebuie evitată întreruperea bruscă a tratamentului. La întreruperea tratamentului cu
escitalopram, doza trebuie redusă treptat pe o perioadă de cel puţin una sau două
săptămâni, pentru a evita reacţiile posibile asociate întreruperii tratamentului. Dacă apar
simptome greu de tolerat după reducerea dozelor sau întreruperea tratamentului, poate fi
luată în considerare revenirea la dozele administrate anterior. Ulterior, medicul poate
continua reducerea dozelor, dar într-un ritm mai lent.
4. REACŢII ADVERSE POSIBILE
Ca toate medicamentele, Deprestop poate provoca reacţii adverse, cu toate că nu apar la
toate persoanele.
Foarte frecvente (afectează mai mult de 1 din 10 utilizatori): stare de rău (greaţă).
Frecvente (afectează 1 până la 10 utilizatori din 100): scăderea sau creşterea poftei de
mîncare, creşterea în greutate; anxietate, nelinişte, vise anormale, insomnie, somnolenţă,
ameţeli, senzaţii de înţepături la nivelul pielii, tremor; nas înfundat sau cu secreţii
(sinuzită), căscat; diaree, constipaţie, vărsături, gură uscată; creşterea sudoraţiei; dureri
musculare şi articulare (artralgii şi mialgii); tulburări sexuale (întârzierea ejaculării,
probleme de erecţie, reducerea dorinţei de a avea contact sexual, iar femeile pot avea
dificultăţi de obţinere a orgasmului); oboseală, febră.
Mai puţin frecvente (afectează 1 până la 10 utilizatori din 1000): scăderea în greutate;
scrâşnet de dinţi, agitaţie, nervozitate, atac de panică, stare de confuzie; tulburări ale
gustului, tulburări de somn, leşin; marirea pupilei, tulburări de vedere; sunete în urechi;
tahicardie; sîngerare nazală, hemoragii gastro-intestinale (incluzând hemoragii rectale);
erupţii urticariene, cărederea părului, erupţii pe piele tranzitorii, mîncărime; hemoragii
uterine (la femei); edeme.
Rare (afectează 1 până la 10 utilizatori din 10000): reacţii anafilactice; agresivitate,
depersonalizare, halucinaţii; ridicarea nivelului de serotonină; rărirea bătăilor inimii;
Cu frecvenţă necunoscută: scăderea trombocitelor; creşterea cantităţii de urină
excretată (secreţie inadecvată de ADH); anorexie; episod maniacal, ideaţie suicidară,
comportament suicidar; anomalie a activităţii musculare, tulburări de mişcare, convulsii,
nelinişte psihomotorie; tulburare a ritmului inimii; ameţeli în poziţie verticală, datorită
scăderii tensiunii arteriale; hepatită, valori anormale ale testelor funcţiei hepatice;
sângerări, incluzând sângerări la nivelul pielii şi mucoaselor, erupţii pe piele însoţite de
senzaţia de durere sau de arsură; retenţie urinară; secreţie lactată la femei care nu
alăptează, stare de erecție a penisului prelungită în mod anormal (la bărbaţi).
https://bit.ly/3yYzGuV
Deprestop conţine substanţa activă escitalopram şi este utilizat în tratamentul depresiilor
majore, tulburărilor de panică, de anxietate socială şi generalizate, tulburărilor obsesivcompulsive.
Escitalopramul aparţine unui grup de antidepresive numite inhibitori selectivi ai recaptării
serotoninei (ISRS). Aceste medicamente acţionează asupra sistemului serotoninergic din
creier, crescând concentraţia de serotonină. Tulburările sistemului serotoninergic sunt
considerate un factor important în dezvoltarea depresiei şi a afecţiunilor înrudite.
Este posibil să treacă aproximativ două săptămâni până când veți începe să vă simțiți mai
bine. Continuați să luați Deprestop chiar dacă durează un timp până la îmbunătăţirea stării
dumneavoastră.
Adresați-vă unui medic dacă nu vă simțiți mai bine sau vă simțiți mai rău. Cum să utilizaţi Deprestop
Utilizaţi întotdeauna Deprestop exact aşa cum v-a spus medicul dumneavoastră. Trebuie să
discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Deprestop se administrează în doză zilnică unică şi poate fi administrat cu sau fără
alimente.
Episoade de depresie majoră
Doza uzuală este de 10 mg o dată pe zi. În funcţie de răspunsul individual al pacientului,
doza poate fi crescută de către medicul dumneavoastră până la maxim 20 mg pe zi.
Tulburări de panică însoţite sau nu de agorafobie
Se recomandă o doză iniţială de 5 mg pentru prima săptămână de tratament, înainte de a
creşte doza la 10 mg pe zi. Doza poate fi crescută de către medicul dumneavoastră până la
maxim 20 mg pe zi.
Tulburări de anxietate socială
Doza uzuală este de 10 mg o dată pe zi. De obicei, sunt necesare 2 - 4 săptămâni pentru a
se obţine ameliorarea simptomatologiei. Ulterior, în funcţie de răspunsul individual al
pacienţilor, doza poate fi redusă de către medicul dumneavoastră la 5 mg sau crescută
până la la maxim 20 mg.
Tulburări de anxietate generalizată
Doza iniţială este de 10 mg o dată pe zi. În funcţie de răspunsul individual al pacientului,
doza poate fi crescută până la maxim 20 mg pe zi.
Tulburări obsesiv-compulsive
Doza iniţială este de 10 mg o dată pe zi. În funcţie de răspunsul individual al pacientului,
doza poate fi crescută de către medicul dumneavoastră până la maxim 20 mg pe zi.
Pacienţi vârstnici (cu vârsta >65 ani)
Doza iniţială este de 5 mg o dată pe zi. În funcţie de răspunsul individual al fiecărui
pacient, doza poate fi crescută de către medicul dumneavoastră la 10 mg pe zi.
Copii şi adolescenţi (cu vârsta pînă la 18 ani)
Deprestop nu trebuie utilizat în tratamentul copiilor şi adolescenţilor cu vârsta sub 18 ani.
Simptome de întrerupere observate la oprirea tratamentului
Trebuie evitată întreruperea bruscă a tratamentului. La întreruperea tratamentului cu
escitalopram, doza trebuie redusă treptat pe o perioadă de cel puţin una sau două
săptămâni, pentru a evita reacţiile posibile asociate întreruperii tratamentului. Dacă apar
simptome greu de tolerat după reducerea dozelor sau întreruperea tratamentului, poate fi
luată în considerare revenirea la dozele administrate anterior. Ulterior, medicul poate
continua reducerea dozelor, dar într-un ritm mai lent.
4. REACŢII ADVERSE POSIBILE
Ca toate medicamentele, Deprestop poate provoca reacţii adverse, cu toate că nu apar la
toate persoanele.
Foarte frecvente (afectează mai mult de 1 din 10 utilizatori): stare de rău (greaţă).
Frecvente (afectează 1 până la 10 utilizatori din 100): scăderea sau creşterea poftei de
mîncare, creşterea în greutate; anxietate, nelinişte, vise anormale, insomnie, somnolenţă,
ameţeli, senzaţii de înţepături la nivelul pielii, tremor; nas înfundat sau cu secreţii
(sinuzită), căscat; diaree, constipaţie, vărsături, gură uscată; creşterea sudoraţiei; dureri
musculare şi articulare (artralgii şi mialgii); tulburări sexuale (întârzierea ejaculării,
probleme de erecţie, reducerea dorinţei de a avea contact sexual, iar femeile pot avea
dificultăţi de obţinere a orgasmului); oboseală, febră.
Mai puţin frecvente (afectează 1 până la 10 utilizatori din 1000): scăderea în greutate;
scrâşnet de dinţi, agitaţie, nervozitate, atac de panică, stare de confuzie; tulburări ale
gustului, tulburări de somn, leşin; marirea pupilei, tulburări de vedere; sunete în urechi;
tahicardie; sîngerare nazală, hemoragii gastro-intestinale (incluzând hemoragii rectale);
erupţii urticariene, cărederea părului, erupţii pe piele tranzitorii, mîncărime; hemoragii
uterine (la femei); edeme.
Rare (afectează 1 până la 10 utilizatori din 10000): reacţii anafilactice; agresivitate,
depersonalizare, halucinaţii; ridicarea nivelului de serotonină; rărirea bătăilor inimii;
Cu frecvenţă necunoscută: scăderea trombocitelor; creşterea cantităţii de urină
excretată (secreţie inadecvată de ADH); anorexie; episod maniacal, ideaţie suicidară,
comportament suicidar; anomalie a activităţii musculare, tulburări de mişcare, convulsii,
nelinişte psihomotorie; tulburare a ritmului inimii; ameţeli în poziţie verticală, datorită
scăderii tensiunii arteriale; hepatită, valori anormale ale testelor funcţiei hepatice;
sângerări, incluzând sângerări la nivelul pielii şi mucoaselor, erupţii pe piele însoţite de
senzaţia de durere sau de arsură; retenţie urinară; secreţie lactată la femei care nu
alăptează, stare de erecție a penisului prelungită în mod anormal (la bărbaţi).
https://bit.ly/3yYzGuV
0
În stoc
DESCRIEREA PRODUSULUI
Magnerot® 500 mg comprimate
1. CE ESTE MAGNEROT ŞI PENTRU CE SE UTILIZEAZĂ
Magnerot este un medicament ce conţine ca substanţă activă orotatul de magneziu. Magnerot este indicat în profilaxia infarctului miocardic şi necrozei miocardice, în tratamentul anginei pectorale, dacă aceste afecţiuni sunt determinate de carenţa de magneziu, arteroscleroză, stenocardie, arterită şi arteriolită, tulburări ale metabolismului lipidic, crampe musculare.
2. ÎNAINTE SĂ UTILIZAŢI MAGNEROT
Nu luaţi Magnerot:
- dacă sunteţi alergic (hipersensibil) la orotatul de magneziu sau la oricare dintre celelalte componente ale Magnerot (vezi pct. 6 “Informaţii suplimentare” pentru lista componentelor);
- dacă aveţi afecţiuni ale rinichilor sau în prezenţa diatezei litiazice renale (calculi urinari alcătuiţi din fosfat de calciu, magneziu, amoniu).
3. CUM SĂ UTILIZAŢI MAGNEROT
Luaţi întotdeauna Magnerot exact aşa cum v-a spus medicul dumneavoastră. Trebuie să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Doze
Pentru refacerea depozitelor de magneziu
Dacă nu vă este prescris altfel, luaţi timp de o săptămână, câte 2 comprimate Magnerot (1g orotat de magneziu dihidrat) de 3 ori pe zi. În continuare, trebuie administrate 2-3 comprimate Magnerot (1-1,5g orotat de magneziu dihidrat) pe zi.
Mod de administrare
Luaţi comprimatele de Magnerot întregi, cu puţin lichid, înainte sau odată cu mesele.
Durata tratamentului
Durata tratamentului trebuie să fie de cel puţin 6 săptămâni, însă Magnerot poate fi administrat şi timp mai îndelungat. Dacă aveţi orice întrebări suplimentare cu privire la acest produs, adresaţi-vă medicului dumneavoastră sau farmacistului.
Magnerot® 500 mg comprimate
1. CE ESTE MAGNEROT ŞI PENTRU CE SE UTILIZEAZĂ
Magnerot este un medicament ce conţine ca substanţă activă orotatul de magneziu. Magnerot este indicat în profilaxia infarctului miocardic şi necrozei miocardice, în tratamentul anginei pectorale, dacă aceste afecţiuni sunt determinate de carenţa de magneziu, arteroscleroză, stenocardie, arterită şi arteriolită, tulburări ale metabolismului lipidic, crampe musculare.
2. ÎNAINTE SĂ UTILIZAŢI MAGNEROT
Nu luaţi Magnerot:
- dacă sunteţi alergic (hipersensibil) la orotatul de magneziu sau la oricare dintre celelalte componente ale Magnerot (vezi pct. 6 “Informaţii suplimentare” pentru lista componentelor);
- dacă aveţi afecţiuni ale rinichilor sau în prezenţa diatezei litiazice renale (calculi urinari alcătuiţi din fosfat de calciu, magneziu, amoniu).
3. CUM SĂ UTILIZAŢI MAGNEROT
Luaţi întotdeauna Magnerot exact aşa cum v-a spus medicul dumneavoastră. Trebuie să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Doze
Pentru refacerea depozitelor de magneziu
Dacă nu vă este prescris altfel, luaţi timp de o săptămână, câte 2 comprimate Magnerot (1g orotat de magneziu dihidrat) de 3 ori pe zi. În continuare, trebuie administrate 2-3 comprimate Magnerot (1-1,5g orotat de magneziu dihidrat) pe zi.
Mod de administrare
Luaţi comprimatele de Magnerot întregi, cu puţin lichid, înainte sau odată cu mesele.
Durata tratamentului
Durata tratamentului trebuie să fie de cel puţin 6 săptămâni, însă Magnerot poate fi administrat şi timp mai îndelungat. Dacă aveţi orice întrebări suplimentare cu privire la acest produs, adresaţi-vă medicului dumneavoastră sau farmacistului.
0
În stoc
Ce este Pregabio si pentru ce se utilizează
Pregabio aparţine unui grup de medicamente utilizate pentru a trata epilepsia,
durerea neuropată şi tulburarea anxioasă generalizată (TAG) la adulţi.
Durerea neuropată periferică şi centrală: Pregabio este utilizat pentru a trata
durerea cronică determinată de lezarea nervilor. O mare varietate de boli pot
determina durere neuropată, cum sunt diabetul zaharat sau zona zoster. Senzaţiile
de durere pot fi descrise ca şi caldură, arsură, pulsaţie, junghi, înţepătură, crampe,
furnicături, amorţeli, furnicături după amorţeli. Durerea neuropată periferică şi
centrală pot fi asociate şi cu modificări de comportament, tulburări ale somnului,
oboseală (moleşeală) şi pot avea impact asupra integrităţii fizice şi sociale şi, în
plus, asupra calităţii vieţii.
Epilepsie: Pregabio este utilizat pentru tratamentul anumitor forme de epilepsie la
adulţi (crize epileptice parţiale, cu sau fără generalizare secundară). Medicul
dumneavoastră vă va prescrie Pregabio pentru a vă ajuta în tratarea epilepsiei
atunci când tratamentul obişnuit nu mai controlează boala. Trebuie să luaţi
Pregabio în asociere cu tratamentul obişnuit. Pregabio nu este recomandat pentru a
fi folosit singur, ci întotdeauna trebuie utilizat în asociere cu alte medicamente
antiepileptice.
Tulburare anxioasă generalizată: Pregabio este utilizat pentru tratarea tulburării
anxioase generalizate (TAG). Simptomele TAG sunt stare de anxietate prelungită
excesiv şi îngrijorare dificil de controlat. De asemenea, TAG poate cauza nelinişte,
surescitare sau nervozitate, stare de oboseală, dificultăţi sau pierdere a capacităţii
de concentrare a atenţiei, iritabilitate, tensiune musculară sau tulburări de somn.
Aceste manifestări se deosebesc de stresul şi grijile vieţii cotidiene. Cum să luaţi Pregabio
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi
sigur.
Medicul va stabili care este doza potrivită pentru dumneavoastră.
Pregabio se administrează numai pe cale orală.
Durerea neuropată periferică, epilepsia sau tulburarea anxioasă
generalizată:
- Luaţi numărul de capsule prescrise de medicul dumneavoastră.
- Doza, care a fost adaptată pentru dumneavoastră şi în funcţie de afecţiunea
pe care o aveţi, va fi, în general, cuprinsă între 150 mg şi 600 mg în fiecare zi.
- Medicul vă va spune să luaţi Pregabio fie de două, fie de trei ori pe zi. Pentru
regimul cu două administrări pe zi, luaţi Pregabio o dată dimineaţa şi o dată
seara, cam în aceleaşi momente ale zilei. Pentru regimul cu trei administrări
pe zi, luaţi Pregabio o dată dimineaţa, o dată după-amiaza şi o dată seara,
cam în aceleaşi momente ale zilei.
Dacă aveţi impresia că efectul Pregabio este prea puternic sau prea slab, spuneţi
medicului dumneavoastră sau farmacistului.
Dacă sunteţi o persoană în vârstă (peste 65 ani), trebuie să luaţi Pregabio cum este
prezentat mai sus, cu excepţia cazului în care aveţi boli ale rinichilor. Medicul
dumneavoastră vă poate prescrie o schemă diferită de dozare şi/sau doze diferite
dacă aveţi boli ale rinichilor.
Înghiţiţi capsulele întregi, cu apă.
Continuaţi să luaţi Pregabio pe toată durata recomandată de medicul
dumneavoastră. https://bit.ly/3kmu8Xi
Pregabio aparţine unui grup de medicamente utilizate pentru a trata epilepsia,
durerea neuropată şi tulburarea anxioasă generalizată (TAG) la adulţi.
Durerea neuropată periferică şi centrală: Pregabio este utilizat pentru a trata
durerea cronică determinată de lezarea nervilor. O mare varietate de boli pot
determina durere neuropată, cum sunt diabetul zaharat sau zona zoster. Senzaţiile
de durere pot fi descrise ca şi caldură, arsură, pulsaţie, junghi, înţepătură, crampe,
furnicături, amorţeli, furnicături după amorţeli. Durerea neuropată periferică şi
centrală pot fi asociate şi cu modificări de comportament, tulburări ale somnului,
oboseală (moleşeală) şi pot avea impact asupra integrităţii fizice şi sociale şi, în
plus, asupra calităţii vieţii.
Epilepsie: Pregabio este utilizat pentru tratamentul anumitor forme de epilepsie la
adulţi (crize epileptice parţiale, cu sau fără generalizare secundară). Medicul
dumneavoastră vă va prescrie Pregabio pentru a vă ajuta în tratarea epilepsiei
atunci când tratamentul obişnuit nu mai controlează boala. Trebuie să luaţi
Pregabio în asociere cu tratamentul obişnuit. Pregabio nu este recomandat pentru a
fi folosit singur, ci întotdeauna trebuie utilizat în asociere cu alte medicamente
antiepileptice.
Tulburare anxioasă generalizată: Pregabio este utilizat pentru tratarea tulburării
anxioase generalizate (TAG). Simptomele TAG sunt stare de anxietate prelungită
excesiv şi îngrijorare dificil de controlat. De asemenea, TAG poate cauza nelinişte,
surescitare sau nervozitate, stare de oboseală, dificultăţi sau pierdere a capacităţii
de concentrare a atenţiei, iritabilitate, tensiune musculară sau tulburări de somn.
Aceste manifestări se deosebesc de stresul şi grijile vieţii cotidiene. Cum să luaţi Pregabio
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi
sigur.
Medicul va stabili care este doza potrivită pentru dumneavoastră.
Pregabio se administrează numai pe cale orală.
Durerea neuropată periferică, epilepsia sau tulburarea anxioasă
generalizată:
- Luaţi numărul de capsule prescrise de medicul dumneavoastră.
- Doza, care a fost adaptată pentru dumneavoastră şi în funcţie de afecţiunea
pe care o aveţi, va fi, în general, cuprinsă între 150 mg şi 600 mg în fiecare zi.
- Medicul vă va spune să luaţi Pregabio fie de două, fie de trei ori pe zi. Pentru
regimul cu două administrări pe zi, luaţi Pregabio o dată dimineaţa şi o dată
seara, cam în aceleaşi momente ale zilei. Pentru regimul cu trei administrări
pe zi, luaţi Pregabio o dată dimineaţa, o dată după-amiaza şi o dată seara,
cam în aceleaşi momente ale zilei.
Dacă aveţi impresia că efectul Pregabio este prea puternic sau prea slab, spuneţi
medicului dumneavoastră sau farmacistului.
Dacă sunteţi o persoană în vârstă (peste 65 ani), trebuie să luaţi Pregabio cum este
prezentat mai sus, cu excepţia cazului în care aveţi boli ale rinichilor. Medicul
dumneavoastră vă poate prescrie o schemă diferită de dozare şi/sau doze diferite
dacă aveţi boli ale rinichilor.
Înghiţiţi capsulele întregi, cu apă.
Continuaţi să luaţi Pregabio pe toată durata recomandată de medicul
dumneavoastră. https://bit.ly/3kmu8Xi
0
În stoc
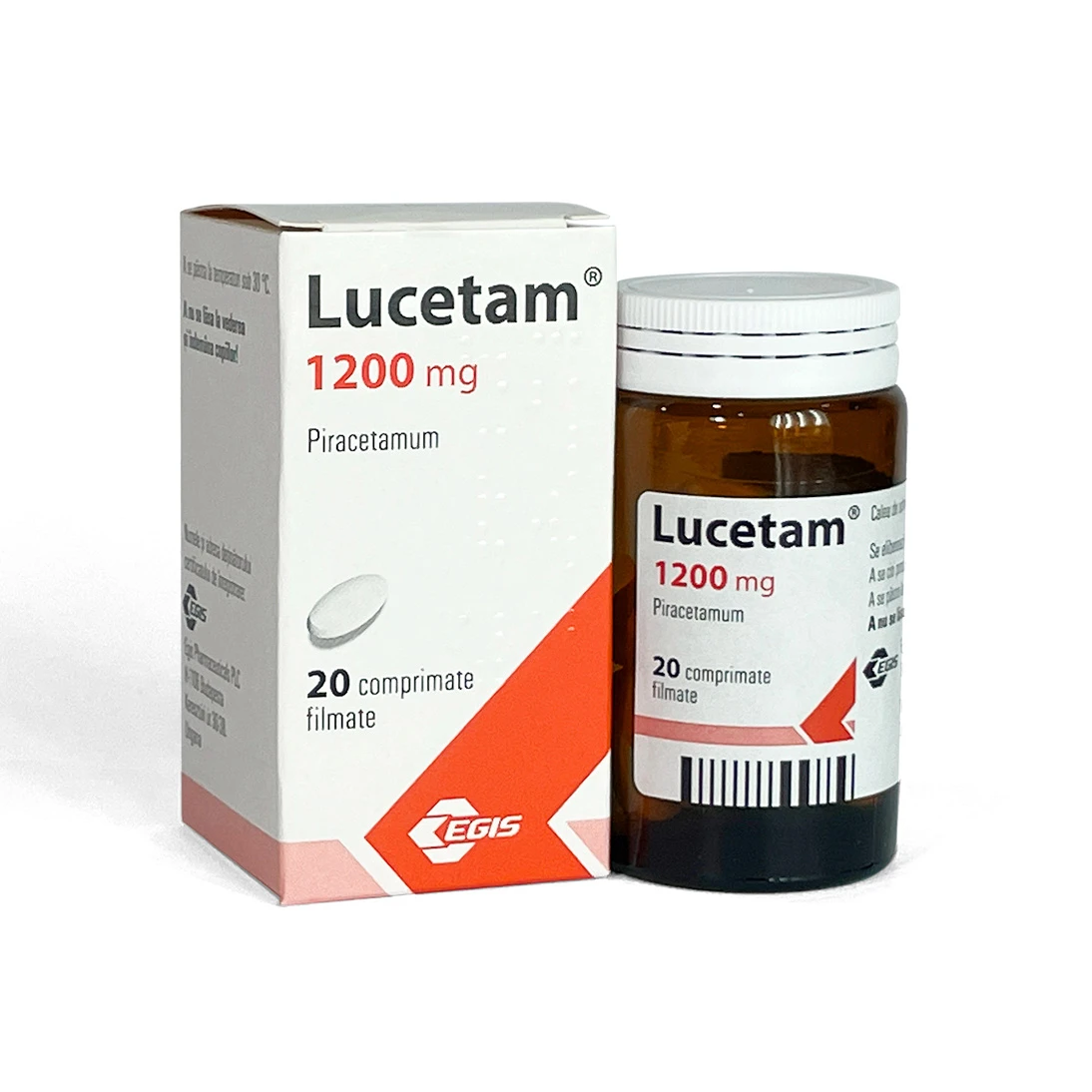
Ce este Lucetam comprimate filmate şi pentru ce se utilizează
Piracetamul, substanţa activă din Lucetam, ameliorează metabolismul în celulele nervoase, normalizează structura şi restabileşte funcţia celulelor membranare, care asigură hotarele celulei, ameliorând, astfel, fluxul de informaţie dintre celule. Piracetamul ameliorează circulaţia cerebrală şi metabolismul în ţesuturile cerebrale. Piracetamul reduce lipirea plachetelor sanguine şi legarea lor de peretele vascular, ceea ce este o prima etapă pe calea formării trombusului (conglomerat de sânge) şi închiderea lumenului vasului.
Indicaţii pentru utilizare:
• Tratamentul tulburării de memorie, tulburării de atenţie şi lipsa motivaţiei, care se dezvoltă în rezultatul afecţiunii sau tulburării funcţiei cerebrale.
• Tratamentul miocloniilor de origine corticală (fasciculaţii anormale a muşchilor, determinate de tulburările în sistemul nervos central).
• Tratamentul ameţelii (vertij) şi al bolilor însoţite de tulburări vestibulare (cu excepţia celor asociate cu tulburări vasculare şi boli psihice).
Copii cu vârsta peste 8 ani şi adolescenţi
• În asociere cu alte metode (inclusiv metode logopedice) – pentru tratamentul copiilor cu vârsta de la 8 ani cu dislexie (dificultăţi de citire).
2. Ce trebuie să ştiţi înainte să utilizaţi Lucetam comprimate filmate
Nu luaţi Lucetam comprimate filmate:
- dacă sunteţi alergic la piracetam, la alţi derivaţi de pirolidonă sau la oricare dintre celelalte componente acestui medicament (enumerate la punctul 6),
- dacă aveţi insuficienţă renală severă cronică în stadiul terminal,
- dacă aveţi tulburare acută a circulaţiei cerebrale (ictus hemoragic),
- dacă aveţi Coree Huntington.
Atenţionări şi precauţii
Înainte să utilizaţi Lucetam comprimate filmate consultaţi medicul dumneavoastră sau farmacistul.
Vă rugăm să-l informaţi pe medicul dumneavoastră:
- dacă aveţi boală renală, deoarece excreţia piracetamului din Lucetam poate să scadă, crescându-i efectele. Poate fi necesară ajustarea dozei. Dacă sunteţi vârstnic, medicul trebuie să vă controleze sistematic funcţia rinichilor dumneavoastră;
- dacă aveţi probleme ale coagulării sângelui, hemoragie severă sau sunteţi în grupul de risc crescut de dezvoltare a hemoragiei (de exemplu, în rezultatul ulcerului gastric şi intestinal);
- dacă aţi avut în trecut hemoragie cerebrală (ictus hemoragic);
- dacă vi s-a efectuat o intervenţie chirurgicală majoră, inclusiv stomatologică;
- dacă aveţi fasciculaţii convulsive a muşchilor, determinate de tulburările în sistemul nervos central, deoarece sistarea bruscă a preparatului Lucetam poate determina reapariţia convulsiilor.
În stările descrise mai sus administrarea preparatului Lucetam necesită control medical riguros.
Copii cu vârsta peste 8 ani şi adolescenţi
Preparatul poate fi administrat în asociere cu alte metode (inclusiv metode logopedice) – pentru tratamentul copiilor cu vârsta de la 8 ani cu dislexie (dificultăţi de citire).
Lucetam comprimate filmate împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă luaţi, aţi luat recent sau s-ar putea să luaţi orice alte medicamente
Vă rugăm să spuneţi obligatoriu medicului dumneavoastră, dacă luaţi următoarele preparate:
- preparate, care conţin hormoni tiroidieni
- preparate, care inhibă coagularea sângelui, precum warfarina sau acenocumarol
- acid acetilsalicilic (remediu analgezic şi antipiretic, care de asemenea se
administrează pentru tratamentul şi profilaxia bolilor cardio-vasculare)
Utilizarea acestor medicamente concomitent cu Lucetam necesită supraveghere medicală atentă sau, în anumite cazuri, modificarea dozei.
Lucetam comprimate filmate cu alimente, băuturi şi alcool
Acest medicament poate fi luat pe nemâncate sau cu alimente. Comprimatele trebuie luate cu o cantitate mare de lichid.
Sarcina, alăptarea şi fertilitatea
Dacă sunteţi gravidă sau alăptaţi, credeţi că aţi putea fi gravidă sau intenţionaţi să rămâneţi gravidă, adresaţi-vă medicului sau farmacistului pentru recomandări înainte de a lua acest medicament.
Sarcina
Deoarece nu există experienţă clinică de administrare a preparatului în sarcină, piracetamul nu trebuie utilizat în timpul sarcinii, cu excepţia cazurilor deosebite, şi doar în cazul când beneficiul scontat pentru mamă depăşeşte orice risc potenţial pentru făt.
Alăptarea
Piracetamul traversează placenta şi este excretat în laptele matern, de aceea Lucetam nu trebuie administrat în perioada de alăptare, sau în timpul tratamentului cu Lucetam alăptarea la sân se va sista.
Înainte de a lua orice medicament consultaţi medicul dumneavoastră.
Conducerea vehiculelor şi folosirea utilajelor
Având în vedere reacţiile adverse ale piracetamului, nu poate fi exclusă influenţa preparatului asupra capacităţii de a conduce vehicule sau de a folosi utilaje. De aceea, gradul de restricţii sau interdicţii medicul trebuie să-l determine pentru fiecare pacient în mod individual.
3. Cum să luaţi Lucetam comprimate filmate
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră sau farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Doza şi durata tratamentului se va determina de medicul dumneavoastră având în vedere starea dumneavoastră, vârsta şi alte maladii.
Regimul de dozare
Doze nictemerale recomandate în funcţie de indicaţie terapeutică:
- Tratamentul tulburărilor de memorie, tulburărilor de atenţie şi lipsa motivaţiei, care se dezvoltă în rezultatul afecţiunii sau tulburării funcţiei cerebrale: doza nictemerală recomandată constituie 2,4-4,8 g, divizate în 2-3 prize.
- Miocloniilor de origine corticală (fasciculaţii anormale ale muşchilor, determinate de tulburările în sistemul nervos central): tratamentul se începe cu o doză iniţială de 7,2 g piracetam pe zi, care poate fi crescută cu câte 4,8 g piracetam la intervale de 3-4 zile, până la o doză maximă zilnică de 24 g. Doza nictemerală trebuie divizată în 2-3 prize.
- Tratamentul ameţelii (vertij)
Doza nictemerală recomandată constituie 2,4 g - 4,8 g piracetam, administrată în două sau trei prize.
Durata tratamentului va fi stabilită în funcţie de starea clinică a fiecărui pacient. În general, în cazul afecţiunilor cronice, durata tratamentului este de 6-12 săptămâni. După trei luni de tratament trebuie reevaluată situaţia clinică a pacientului, pentru a decide continuarea sau întreruperea tratamentului.
În cazul unui tratament de lungă durată, se recomandă scăderea treptată a dozelor sau întreruperea tratamentului într-un interval de 6 luni.
În tulburarea funcţiei renale poate fi necesară modificarea dozei preparatului.
Copii cu vârsta peste 8 ani şi adolescenţi
Pentru tratamentul copiilor cu vârsta de la 8 ani şi adolescenţilor cu dislexie se administrează în asociere cu metode logopedice - doza maximă recomandată constituie 3,2 g piracetam pe zi, administrată în 2 prize.
Mod de utilizare
Calea de administrare: orală.
Doza nictemerală se recomandă de divizat egal în 2-4 prize. Comprimatele se iau în timpul sau indiferent de mese, cu 100-200 ml lichid.
Dacă luaţi mai mult Lucetam comprimate filmate decât trebuie
Dacă aţi luat mai mult Lucetam decât trebuie, vă rugăm să vă adresaţi imediat la medicul dumneavoastră.
Dacă uitaţi să luaţi Lucetam comprimate filmate
Dacă aţi uitat să luaţi comprimatul prescris, luaţi cât mai curând posibil comprimatul omis. Dacă până la doza următoare au rămas câteva ore, nu dublaţi doza de Lucetam, pentru a compensa doza omisă, deoarece dumneavoastră nu o să puteţi compensa doza omisă, dar puteţi creşte riscul supradozajului.
Aşteptaţi momentul pentru a lua doza următoare şi luaţi doza uzuală conform recomandărilor medicului dumneavoastră.
Dacă încetaţi să utilizaţi Lucetam comprimate filmate
Nu întrerupeţi utilizarea Lucetam comprimate filmate, deoarece numai medicul poate să decidă privind sistarea utilizării preparatului.
Dacă aveţi orice întrebări suplimentare privind utilizarea acestui medicament, adresaţi-vă medicului dumneavoastră sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacţii adverse severe, legate de reacţia alergică, cu frecvenţă necunoscută:
- edem al buzelor, gurii sau gâtului, care cauzează respiraţie şi înghiţire dificilă;
- pierderea conştienţei sau stare, aproape de pierderea conştienţei;
- urticarie.
Dacă la dumneavoastră apare orice simptome enumerat mai sus, nu luaţi acest medicament şi adresaţi-vă imediat la medic!
Următoarele reacţii adverse au fost aportate în timpul studiilor clinice şi în perioada de după punere pe piaţă a preparatului:
Frecvente (care afectează 1-10 din 100 pacienţi)
Mişcări violente care apar brusc (hiperkinezie), creşterea masei corporale, nervozitate.
Mai puţin frecvente (care afectează 1-10 din 1000 pacienţi)
Slăbiciune, depresie, somnolenţă.
Cu frecvenţă necunoscută (care nu poate fi estimată din datele disponibile)
Sângerări, nelinişte, anxietate, stare de confuzie de conştiinţă, halucinaţii, ataxie (tulburări de coordonare), tulburări a senzaţiei de echilibru, agravarea epilepsiei, dureri de cap, insomnie, ameţeli (vertij), dureri abdominale, dureri la nivelul abdomenului superior, diaree, greaţă, vărsături, inflamaţie a pielii, mâncărime.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect. De asemenea, puteţi raporta reacţiile adverse direct prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul Agenţiei Medicamentului şi Dispozitivelor Medicale: www.amed.md sau e-mail:[email protected]
Raportând reacţiile adverse, puteţi contribui la furnizarea de informaţii suplimentare privind siguranţa acestui medicament.
5. Cum se păstrează Lucetam comprimate filmate
Nu lăsaţi acest medicament la vederea şi îndemâna copiilor.
A se păstra la temperaturi sub 30°C.
Nu utilizaţi Lucetam dacă observaţi semne vizibile de diminuarea a calităţii (de exemplu, în cazul modificării culorii comprimatelor).
Perioada de valabilitate este indicată pe ambalaj.
Nu utilizaţi acest medicament după data de expirare înscrisă pe ambalaj după EXP. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncaţi niciun medicament pe calea apei sau a reziduurilor menajere. Întrebaţi farmacistul cum să aruncaţi medicamentele pe care nu le mai folosiţi. Aceste măsuri vor ajuta la protejarea mediului.
6. Conţinutul ambalajului şi alte informaţii
Ce conţine Lucetam comprimate filmate
Substanţa activă este piracetam.
Fiecare comprimat filmat conţine piracetam 400 mg, sau 800 mg, sau 1200 mg.
Excipienţi: stearat de magneziu, povidonă K-30, macrogol 6000, dibutil sebacat, dioxid de titan, talc, etilceluloză, hipromeloză.
Cum arată Lucetam comprimate filmate şi conţinutul ambalajului:
Comprimat filmat
Lucetam 400 mg comprimate filmate
Comprimate filmate ovale, biconvexe, de culoare albă sau aproape albă, cu margini teşite, gravate cu E241 pe o parte a comprimatului, fără miros.
Lucetam 800 mg comprimate filmate
Comprimate filmate ovale, biconvexe, de culoare albă sau aproape albă, cu margini teşite, cu incizie pe ambele părţi, gravate cu E242 pe o parte a comprimatului, fără miros.
Lucetam 1200 mg comprimate filmate
Comprimate filmate ovale, biconvexe, de culoare albă sau aproape albă, cu margini teşite, gravate cu E243 pe o parte a comprimatului, fără miros
Ambalaj:
Lucetam 400 mg comprimate filmate. Câte 60 comprimate în flacon din sticlă brună.
Lucetam 800 mg comprimate filmate. Câte 30 comprimate în flacon din sticlă brună.
Lucetam 120 mg comprimate filmate. Câte 20 comprimate în flacon din sticlă brună. Câte 1 flacon împreună cu prospectul în cutie de carton.
Deţinătorul certificatului de înregistrare şi fabricantul
Deţinătorul certificatului de înregistrare
Egis Pharmaceuticals PLC
H-1106 Budapesta, Keresztúri út 30-38.
Ungaria
Fabricantul
Egis Pharmaceuticals PLC
H-9900 Körmend, Mátyás király út 65.
Ungaria
Piracetamul, substanţa activă din Lucetam, ameliorează metabolismul în celulele nervoase, normalizează structura şi restabileşte funcţia celulelor membranare, care asigură hotarele celulei, ameliorând, astfel, fluxul de informaţie dintre celule. Piracetamul ameliorează circulaţia cerebrală şi metabolismul în ţesuturile cerebrale. Piracetamul reduce lipirea plachetelor sanguine şi legarea lor de peretele vascular, ceea ce este o prima etapă pe calea formării trombusului (conglomerat de sânge) şi închiderea lumenului vasului.
Indicaţii pentru utilizare:
• Tratamentul tulburării de memorie, tulburării de atenţie şi lipsa motivaţiei, care se dezvoltă în rezultatul afecţiunii sau tulburării funcţiei cerebrale.
• Tratamentul miocloniilor de origine corticală (fasciculaţii anormale a muşchilor, determinate de tulburările în sistemul nervos central).
• Tratamentul ameţelii (vertij) şi al bolilor însoţite de tulburări vestibulare (cu excepţia celor asociate cu tulburări vasculare şi boli psihice).
Copii cu vârsta peste 8 ani şi adolescenţi
• În asociere cu alte metode (inclusiv metode logopedice) – pentru tratamentul copiilor cu vârsta de la 8 ani cu dislexie (dificultăţi de citire).
2. Ce trebuie să ştiţi înainte să utilizaţi Lucetam comprimate filmate
Nu luaţi Lucetam comprimate filmate:
- dacă sunteţi alergic la piracetam, la alţi derivaţi de pirolidonă sau la oricare dintre celelalte componente acestui medicament (enumerate la punctul 6),
- dacă aveţi insuficienţă renală severă cronică în stadiul terminal,
- dacă aveţi tulburare acută a circulaţiei cerebrale (ictus hemoragic),
- dacă aveţi Coree Huntington.
Atenţionări şi precauţii
Înainte să utilizaţi Lucetam comprimate filmate consultaţi medicul dumneavoastră sau farmacistul.
Vă rugăm să-l informaţi pe medicul dumneavoastră:
- dacă aveţi boală renală, deoarece excreţia piracetamului din Lucetam poate să scadă, crescându-i efectele. Poate fi necesară ajustarea dozei. Dacă sunteţi vârstnic, medicul trebuie să vă controleze sistematic funcţia rinichilor dumneavoastră;
- dacă aveţi probleme ale coagulării sângelui, hemoragie severă sau sunteţi în grupul de risc crescut de dezvoltare a hemoragiei (de exemplu, în rezultatul ulcerului gastric şi intestinal);
- dacă aţi avut în trecut hemoragie cerebrală (ictus hemoragic);
- dacă vi s-a efectuat o intervenţie chirurgicală majoră, inclusiv stomatologică;
- dacă aveţi fasciculaţii convulsive a muşchilor, determinate de tulburările în sistemul nervos central, deoarece sistarea bruscă a preparatului Lucetam poate determina reapariţia convulsiilor.
În stările descrise mai sus administrarea preparatului Lucetam necesită control medical riguros.
Copii cu vârsta peste 8 ani şi adolescenţi
Preparatul poate fi administrat în asociere cu alte metode (inclusiv metode logopedice) – pentru tratamentul copiilor cu vârsta de la 8 ani cu dislexie (dificultăţi de citire).
Lucetam comprimate filmate împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă luaţi, aţi luat recent sau s-ar putea să luaţi orice alte medicamente
Vă rugăm să spuneţi obligatoriu medicului dumneavoastră, dacă luaţi următoarele preparate:
- preparate, care conţin hormoni tiroidieni
- preparate, care inhibă coagularea sângelui, precum warfarina sau acenocumarol
- acid acetilsalicilic (remediu analgezic şi antipiretic, care de asemenea se
administrează pentru tratamentul şi profilaxia bolilor cardio-vasculare)
Utilizarea acestor medicamente concomitent cu Lucetam necesită supraveghere medicală atentă sau, în anumite cazuri, modificarea dozei.
Lucetam comprimate filmate cu alimente, băuturi şi alcool
Acest medicament poate fi luat pe nemâncate sau cu alimente. Comprimatele trebuie luate cu o cantitate mare de lichid.
Sarcina, alăptarea şi fertilitatea
Dacă sunteţi gravidă sau alăptaţi, credeţi că aţi putea fi gravidă sau intenţionaţi să rămâneţi gravidă, adresaţi-vă medicului sau farmacistului pentru recomandări înainte de a lua acest medicament.
Sarcina
Deoarece nu există experienţă clinică de administrare a preparatului în sarcină, piracetamul nu trebuie utilizat în timpul sarcinii, cu excepţia cazurilor deosebite, şi doar în cazul când beneficiul scontat pentru mamă depăşeşte orice risc potenţial pentru făt.
Alăptarea
Piracetamul traversează placenta şi este excretat în laptele matern, de aceea Lucetam nu trebuie administrat în perioada de alăptare, sau în timpul tratamentului cu Lucetam alăptarea la sân se va sista.
Înainte de a lua orice medicament consultaţi medicul dumneavoastră.
Conducerea vehiculelor şi folosirea utilajelor
Având în vedere reacţiile adverse ale piracetamului, nu poate fi exclusă influenţa preparatului asupra capacităţii de a conduce vehicule sau de a folosi utilaje. De aceea, gradul de restricţii sau interdicţii medicul trebuie să-l determine pentru fiecare pacient în mod individual.
3. Cum să luaţi Lucetam comprimate filmate
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră sau farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Doza şi durata tratamentului se va determina de medicul dumneavoastră având în vedere starea dumneavoastră, vârsta şi alte maladii.
Regimul de dozare
Doze nictemerale recomandate în funcţie de indicaţie terapeutică:
- Tratamentul tulburărilor de memorie, tulburărilor de atenţie şi lipsa motivaţiei, care se dezvoltă în rezultatul afecţiunii sau tulburării funcţiei cerebrale: doza nictemerală recomandată constituie 2,4-4,8 g, divizate în 2-3 prize.
- Miocloniilor de origine corticală (fasciculaţii anormale ale muşchilor, determinate de tulburările în sistemul nervos central): tratamentul se începe cu o doză iniţială de 7,2 g piracetam pe zi, care poate fi crescută cu câte 4,8 g piracetam la intervale de 3-4 zile, până la o doză maximă zilnică de 24 g. Doza nictemerală trebuie divizată în 2-3 prize.
- Tratamentul ameţelii (vertij)
Doza nictemerală recomandată constituie 2,4 g - 4,8 g piracetam, administrată în două sau trei prize.
Durata tratamentului va fi stabilită în funcţie de starea clinică a fiecărui pacient. În general, în cazul afecţiunilor cronice, durata tratamentului este de 6-12 săptămâni. După trei luni de tratament trebuie reevaluată situaţia clinică a pacientului, pentru a decide continuarea sau întreruperea tratamentului.
În cazul unui tratament de lungă durată, se recomandă scăderea treptată a dozelor sau întreruperea tratamentului într-un interval de 6 luni.
În tulburarea funcţiei renale poate fi necesară modificarea dozei preparatului.
Copii cu vârsta peste 8 ani şi adolescenţi
Pentru tratamentul copiilor cu vârsta de la 8 ani şi adolescenţilor cu dislexie se administrează în asociere cu metode logopedice - doza maximă recomandată constituie 3,2 g piracetam pe zi, administrată în 2 prize.
Mod de utilizare
Calea de administrare: orală.
Doza nictemerală se recomandă de divizat egal în 2-4 prize. Comprimatele se iau în timpul sau indiferent de mese, cu 100-200 ml lichid.
Dacă luaţi mai mult Lucetam comprimate filmate decât trebuie
Dacă aţi luat mai mult Lucetam decât trebuie, vă rugăm să vă adresaţi imediat la medicul dumneavoastră.
Dacă uitaţi să luaţi Lucetam comprimate filmate
Dacă aţi uitat să luaţi comprimatul prescris, luaţi cât mai curând posibil comprimatul omis. Dacă până la doza următoare au rămas câteva ore, nu dublaţi doza de Lucetam, pentru a compensa doza omisă, deoarece dumneavoastră nu o să puteţi compensa doza omisă, dar puteţi creşte riscul supradozajului.
Aşteptaţi momentul pentru a lua doza următoare şi luaţi doza uzuală conform recomandărilor medicului dumneavoastră.
Dacă încetaţi să utilizaţi Lucetam comprimate filmate
Nu întrerupeţi utilizarea Lucetam comprimate filmate, deoarece numai medicul poate să decidă privind sistarea utilizării preparatului.
Dacă aveţi orice întrebări suplimentare privind utilizarea acestui medicament, adresaţi-vă medicului dumneavoastră sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacţii adverse severe, legate de reacţia alergică, cu frecvenţă necunoscută:
- edem al buzelor, gurii sau gâtului, care cauzează respiraţie şi înghiţire dificilă;
- pierderea conştienţei sau stare, aproape de pierderea conştienţei;
- urticarie.
Dacă la dumneavoastră apare orice simptome enumerat mai sus, nu luaţi acest medicament şi adresaţi-vă imediat la medic!
Următoarele reacţii adverse au fost aportate în timpul studiilor clinice şi în perioada de după punere pe piaţă a preparatului:
Frecvente (care afectează 1-10 din 100 pacienţi)
Mişcări violente care apar brusc (hiperkinezie), creşterea masei corporale, nervozitate.
Mai puţin frecvente (care afectează 1-10 din 1000 pacienţi)
Slăbiciune, depresie, somnolenţă.
Cu frecvenţă necunoscută (care nu poate fi estimată din datele disponibile)
Sângerări, nelinişte, anxietate, stare de confuzie de conştiinţă, halucinaţii, ataxie (tulburări de coordonare), tulburări a senzaţiei de echilibru, agravarea epilepsiei, dureri de cap, insomnie, ameţeli (vertij), dureri abdominale, dureri la nivelul abdomenului superior, diaree, greaţă, vărsături, inflamaţie a pielii, mâncărime.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect. De asemenea, puteţi raporta reacţiile adverse direct prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul Agenţiei Medicamentului şi Dispozitivelor Medicale: www.amed.md sau e-mail:[email protected]
Raportând reacţiile adverse, puteţi contribui la furnizarea de informaţii suplimentare privind siguranţa acestui medicament.
5. Cum se păstrează Lucetam comprimate filmate
Nu lăsaţi acest medicament la vederea şi îndemâna copiilor.
A se păstra la temperaturi sub 30°C.
Nu utilizaţi Lucetam dacă observaţi semne vizibile de diminuarea a calităţii (de exemplu, în cazul modificării culorii comprimatelor).
Perioada de valabilitate este indicată pe ambalaj.
Nu utilizaţi acest medicament după data de expirare înscrisă pe ambalaj după EXP. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncaţi niciun medicament pe calea apei sau a reziduurilor menajere. Întrebaţi farmacistul cum să aruncaţi medicamentele pe care nu le mai folosiţi. Aceste măsuri vor ajuta la protejarea mediului.
6. Conţinutul ambalajului şi alte informaţii
Ce conţine Lucetam comprimate filmate
Substanţa activă este piracetam.
Fiecare comprimat filmat conţine piracetam 400 mg, sau 800 mg, sau 1200 mg.
Excipienţi: stearat de magneziu, povidonă K-30, macrogol 6000, dibutil sebacat, dioxid de titan, talc, etilceluloză, hipromeloză.
Cum arată Lucetam comprimate filmate şi conţinutul ambalajului:
Comprimat filmat
Lucetam 400 mg comprimate filmate
Comprimate filmate ovale, biconvexe, de culoare albă sau aproape albă, cu margini teşite, gravate cu E241 pe o parte a comprimatului, fără miros.
Lucetam 800 mg comprimate filmate
Comprimate filmate ovale, biconvexe, de culoare albă sau aproape albă, cu margini teşite, cu incizie pe ambele părţi, gravate cu E242 pe o parte a comprimatului, fără miros.
Lucetam 1200 mg comprimate filmate
Comprimate filmate ovale, biconvexe, de culoare albă sau aproape albă, cu margini teşite, gravate cu E243 pe o parte a comprimatului, fără miros
Ambalaj:
Lucetam 400 mg comprimate filmate. Câte 60 comprimate în flacon din sticlă brună.
Lucetam 800 mg comprimate filmate. Câte 30 comprimate în flacon din sticlă brună.
Lucetam 120 mg comprimate filmate. Câte 20 comprimate în flacon din sticlă brună. Câte 1 flacon împreună cu prospectul în cutie de carton.
Deţinătorul certificatului de înregistrare şi fabricantul
Deţinătorul certificatului de înregistrare
Egis Pharmaceuticals PLC
H-1106 Budapesta, Keresztúri út 30-38.
Ungaria
Fabricantul
Egis Pharmaceuticals PLC
H-9900 Körmend, Mátyás király út 65.
Ungaria
0
În stoc
Ce este Arlevert şi pentru ce se utilizează
Preparatul Arlevert include două componente active: cinarizină și dimenhidrinat. Acești compuși aparțin diferitelor clase de medicamente. Cinarizina aparține clasei de antagoniști ai calciului, iar dimenhidrinatul - unei clase de antihistaminice.
Efectul fiecărui dintre aceste substanțe are ca scop reducerea simptomelor de vertij (o senzație de amețeală sau "rotație") și greață (senzație de vărsături). În cazul utilizării acestor substanțe în combinație unele cu altele efectul total este mai mare decât eficiența fiecăreia dintre ele în mod individual.
Arlevert este utilizat pentru tratarea diferitelor tipuri de amețeală la adulți. Vertijul poate fi cauzat de diferite motive. Arlevert vă va ajuta să faceți față responsabilităților de zi cu zi, care sunt împiedicate de amețeli. Cum să utilizaţi Arlevert
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră sau farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Doza zilnică recomandată este de câte un comprimat Arlevert de 3 ori pe zi. Luaţi comprimatele fără să le mestecaţi, după masă cu o cantitate suficientă de lichid. Medicul dumneavoastră va stabili durata tratamentului. În general, tratamentul ar trebui să fie de scurtă durată şi nu va depăşi 4 săptămâni. Prelungirea tratamentului se va face numai după reevaluarea medicală a stării dumneavoastră.
Dacă luaţi mai mult Arlevert decât trebuie
Supradozajul Arlevert poate fi periculos, mai ales la copii şi sugari. În cazul producerii unui supradozaj, adresaţi-vă imediat medicului dumneavoastră! Dacă ați luat prea mult Arlevert, s-ar putea să simți oboseală, amețeală, sau tremur. Poate exista pupile dilatate și dereglări de urinare. Pot apărea gură uscată, înroșirea feței și creșterea frecvenței cardiace, transpirație și dureri de cap.
În cazul ingestiei de Arlevert într-un număr foarte mare sunt posibile convulsii, halucinații, hipertensiune arterială, tremor, iritabilitate, dificultăți de respirație. Poate surveni coma. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Frecvente (afectează 1 din 10 pacienţi): Somnolență, uscăciunea gurii, dureri de cap și dureri abdominale. De obicei, aceste evenimente au loc într-o formă ușoară și dispar în câteva zile, chiar dacă continuați să luați Arlevert.
Mai puţin frecvente (afectează 1 din 100 pacienţi): Transpirație, înroșirea pielii, indigestie, greață (senzație de vomă), diaree, nervozitate, crampe, proprietate de a uita, zgomot sau zgomote în urechi, parestezii (furnicături la nivelul mâinilor sau picioarelor), tremor (tremurături).
Rare (afectează 1 din 1000 pacienţi): Tulburări vizuale, reacţii de hipersensibilitate (de exemplu reacţii cutanate), sensibilitate crescută la razele solare, dificultăţi la urinare.
Foarte rare (afectează 1din 10000 pacienţi): Reducerea numărului de leucocite și trombocite, precum și o scădere semnificativă a numărului de celule roșii în sânge poate duce la slăbiciune și apariție a vînătăilor precum și la creșterea riscului de infecție. La apariția unei infecții cu febră și înrăutățirea semnificativă a stării generale de sănătate, consultați medicul și spuneți-i că luați acest medicament.
Pe fondalul consumului de medicamente de acest tip pot să apară și astfel de reacții (pe baza datelor disponibile nu pot fi evaluate), așa ca: creștere în greutate, constipație, senzație de apăsare în piept, icter (colorarea în galben a pielii sau a albului ochilor cauzată de tulburarea funcției hepatice sau a sângelui), agravarea glaucomului cu unghi închis (o afecțiune oculară, în care crește tensiunea intraoculară), mișcări necontrolate, excitare neobișnuită și neliniște (în special în copii), reacții cutanate severe.
Preparatul Arlevert include două componente active: cinarizină și dimenhidrinat. Acești compuși aparțin diferitelor clase de medicamente. Cinarizina aparține clasei de antagoniști ai calciului, iar dimenhidrinatul - unei clase de antihistaminice.
Efectul fiecărui dintre aceste substanțe are ca scop reducerea simptomelor de vertij (o senzație de amețeală sau "rotație") și greață (senzație de vărsături). În cazul utilizării acestor substanțe în combinație unele cu altele efectul total este mai mare decât eficiența fiecăreia dintre ele în mod individual.
Arlevert este utilizat pentru tratarea diferitelor tipuri de amețeală la adulți. Vertijul poate fi cauzat de diferite motive. Arlevert vă va ajuta să faceți față responsabilităților de zi cu zi, care sunt împiedicate de amețeli. Cum să utilizaţi Arlevert
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră sau farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Doza zilnică recomandată este de câte un comprimat Arlevert de 3 ori pe zi. Luaţi comprimatele fără să le mestecaţi, după masă cu o cantitate suficientă de lichid. Medicul dumneavoastră va stabili durata tratamentului. În general, tratamentul ar trebui să fie de scurtă durată şi nu va depăşi 4 săptămâni. Prelungirea tratamentului se va face numai după reevaluarea medicală a stării dumneavoastră.
Dacă luaţi mai mult Arlevert decât trebuie
Supradozajul Arlevert poate fi periculos, mai ales la copii şi sugari. În cazul producerii unui supradozaj, adresaţi-vă imediat medicului dumneavoastră! Dacă ați luat prea mult Arlevert, s-ar putea să simți oboseală, amețeală, sau tremur. Poate exista pupile dilatate și dereglări de urinare. Pot apărea gură uscată, înroșirea feței și creșterea frecvenței cardiace, transpirație și dureri de cap.
În cazul ingestiei de Arlevert într-un număr foarte mare sunt posibile convulsii, halucinații, hipertensiune arterială, tremor, iritabilitate, dificultăți de respirație. Poate surveni coma. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Frecvente (afectează 1 din 10 pacienţi): Somnolență, uscăciunea gurii, dureri de cap și dureri abdominale. De obicei, aceste evenimente au loc într-o formă ușoară și dispar în câteva zile, chiar dacă continuați să luați Arlevert.
Mai puţin frecvente (afectează 1 din 100 pacienţi): Transpirație, înroșirea pielii, indigestie, greață (senzație de vomă), diaree, nervozitate, crampe, proprietate de a uita, zgomot sau zgomote în urechi, parestezii (furnicături la nivelul mâinilor sau picioarelor), tremor (tremurături).
Rare (afectează 1 din 1000 pacienţi): Tulburări vizuale, reacţii de hipersensibilitate (de exemplu reacţii cutanate), sensibilitate crescută la razele solare, dificultăţi la urinare.
Foarte rare (afectează 1din 10000 pacienţi): Reducerea numărului de leucocite și trombocite, precum și o scădere semnificativă a numărului de celule roșii în sânge poate duce la slăbiciune și apariție a vînătăilor precum și la creșterea riscului de infecție. La apariția unei infecții cu febră și înrăutățirea semnificativă a stării generale de sănătate, consultați medicul și spuneți-i că luați acest medicament.
Pe fondalul consumului de medicamente de acest tip pot să apară și astfel de reacții (pe baza datelor disponibile nu pot fi evaluate), așa ca: creștere în greutate, constipație, senzație de apăsare în piept, icter (colorarea în galben a pielii sau a albului ochilor cauzată de tulburarea funcției hepatice sau a sângelui), agravarea glaucomului cu unghi închis (o afecțiune oculară, în care crește tensiunea intraoculară), mișcări necontrolate, excitare neobișnuită și neliniște (în special în copii), reacții cutanate severe.
0
În stoc
Indicaţii terapeutice
Epilepsie
Gabapentina este indicată ca terapie adjuvantă în tratamentul convulsiilor parţiale,
cu sau fără generalizare secundară, la adulţi şi copii cu vârsta de minim 6 ani (vezi
pct. 5.1).
Gabapentina este indicată ca monoterapie în tratamentul convulsiilor parţiale, cu sau
fără generalizare secundară, la adulţi şi adolescenţi cu vârsta de minim 12 ani.
Tratamentul durerilor din cadrul neuropatiei periferice
Gabapentina este indicată la adulţi în tratamentul durerilor din cadrul neuropatiei
periferice, cum sunt durerea din cadrul neuropatiei diabetice şi nevralgia postherpetică. Doze şi mod de administrare
Pentru administrare orală.
Gabapentina poate fi administrat cu sau fără alimente și trebuie înghițite întregi, cu
suficient lichid (de exemplu un pahar cu apă).
2
Pentru toate indicaţiile, în tabelul 1 este descrisă schema terapeutică de stabilire
treptată a dozei pentru iniţierea tratamentului, recomandată pentru adulţi şi
adolescenţi cu vârsta de minim 12 ani. Recomandările privind dozajul la copii cu
vârsta sub 12 ani sunt prezentate într-un alt paragraf al acestui punct.
Tabel 1
DOZARE - TITRARE INIȚIALĂ
Ziua 1 Ziua 2 Ziua 3
300 mg o dată pe zi 300 mg de două ori pe zi 300 mg de trei ori pe zi
Întreruperea tratamentului cu gabapentină
În conformitate cu practica clinică curentă, în cazul în care tratamentul cu
gabapentină trebuie întrerupt, se recomandă ca acest lucru să se facă treptat, pe
parcursul unei perioade de minim 1săptămână, indiferent de indicația terapeutică.Contraindicaţii
Hipersensibilitate la substanţa activă sau la oricare dintre excipienţii enumeraţi la
pct. 6.1. https://bit.ly/3wJaEym
Epilepsie
Gabapentina este indicată ca terapie adjuvantă în tratamentul convulsiilor parţiale,
cu sau fără generalizare secundară, la adulţi şi copii cu vârsta de minim 6 ani (vezi
pct. 5.1).
Gabapentina este indicată ca monoterapie în tratamentul convulsiilor parţiale, cu sau
fără generalizare secundară, la adulţi şi adolescenţi cu vârsta de minim 12 ani.
Tratamentul durerilor din cadrul neuropatiei periferice
Gabapentina este indicată la adulţi în tratamentul durerilor din cadrul neuropatiei
periferice, cum sunt durerea din cadrul neuropatiei diabetice şi nevralgia postherpetică. Doze şi mod de administrare
Pentru administrare orală.
Gabapentina poate fi administrat cu sau fără alimente și trebuie înghițite întregi, cu
suficient lichid (de exemplu un pahar cu apă).
2
Pentru toate indicaţiile, în tabelul 1 este descrisă schema terapeutică de stabilire
treptată a dozei pentru iniţierea tratamentului, recomandată pentru adulţi şi
adolescenţi cu vârsta de minim 12 ani. Recomandările privind dozajul la copii cu
vârsta sub 12 ani sunt prezentate într-un alt paragraf al acestui punct.
Tabel 1
DOZARE - TITRARE INIȚIALĂ
Ziua 1 Ziua 2 Ziua 3
300 mg o dată pe zi 300 mg de două ori pe zi 300 mg de trei ori pe zi
Întreruperea tratamentului cu gabapentină
În conformitate cu practica clinică curentă, în cazul în care tratamentul cu
gabapentină trebuie întrerupt, se recomandă ca acest lucru să se facă treptat, pe
parcursul unei perioade de minim 1săptămână, indiferent de indicația terapeutică.Contraindicaţii
Hipersensibilitate la substanţa activă sau la oricare dintre excipienţii enumeraţi la
pct. 6.1. https://bit.ly/3wJaEym
0
În stoc
Neurovit 100 mg/100 mg/1 mg/2 ml soluţie injectabilă
Clorhidrat de tiamină/Clorhidrat de piridoxină/Cianocobalamină
1. Ce este Neurovit şi pentru ce se utilizează
Neurovit este un medicament ce conţine trei substanţe active: clorhidrat de tiamină (vitamina B1), clorhidrat de piridoxină (vitamina B6) şi cianocobalamină (vitamina B12).
Neurovit este utilizat pentru tratamentul:
• afecţiunilor sistemului nervos periferic provocate de diverse cauze, de exemplu inflamaţii ale nervilor (nevrite), dureri ale nervilor (nevralgii), afectarea mai multor nervi (de exemplu polineuropatia diabetică şi alcoolică), dureri musculare (mialgii), compresia rădăcinilor nervilor spinali de către discurile intervertébrale (sindrom radicular, sindrom cervico-brahial), anumite forme de inflamaţii ale nervului optic (nevrite retrobulbare), herpes zoster (infecţie a nervilor cu virusul care determină varicelă), paralizie a nervului facial (facialis paresis).
• adjuvant sau în convalescenţă.
2. Ce trebuie să ştiţi înainte să utilizaţi Neurovit
Nu utilizaţi N eurovit:
- dacă sunteţi alergic (hipersensibil) la clorhidrat de tiamină, clorhidrat de piridoxină, cianocobalamină sau la oricare dintre celelalte componente ale acestui medicament (enumerate la pct. 6);
- dacă aveţi tulburări severe de conductibilitate la livelul inimii sau insuficienţă cardiacă acută decompensată;
-în timpul sarcinii şi perioada de alăptare;
-la copii cu vârsta până la 12 ani.
Informaţi medicul dumneavoastră înainte de a utiliza Neurovit soluţie injectabilă dacă oricare dintre situaţiile menţionate mai sus se aplică în cazul dumneavoastră.
Atenţionări şi precauţii
Discutaţi cu medicul dumneavoastră sau cu farmacistul înainte de a lua acest medicament.
Acest medicament trebuie injectat doar intramuscular (i.m.j. Administrarea în venă (i.v.) este contraindicată. Dacă se injectează accidental într-o venă, doctorul dumneavoastră vă va monitoriza sau spitaliza în funcţie de severitatea simptomelor.
Datorită conţinutului de alcool benzilic acest medicament nu trebuie administrat la copiii născuţi prematur sau nou-născuţi. Poate provoca toxicitate şi reacţii anafilactoide la sugari şi copii cu vârsta sub 3 ani.
Neurovit împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă utilizaţi, aţi utilizat recent sau s-ar putea să
utilizaţi orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
Aceasta este necesar deoarece acest medicament poate afecta modul în care acţionează alte medicamente. De asemenea, alte medicamente pot afecta modul în care acţionează acest medicament.
În special, este important să spuneţi medicului dumneavoastră dacă utilizaţi oricare din următoarele medicamente:
-soluţii care conţin sulfiţi (vitamina B 1 se descompune în soluţiile de sulfiţi producând acid. Alte vitamine pot fi inactivate de prezenţa produşilor de degradare ai vitaminei Bl);
-izoniâzidă, cicloserină-utilizateîntratamentul tuberculozei;
-penicilamină- utilizată în tratamentul poliartritei reumatoide;
-epinefrină - utilizată în tratamentul reacţiilor alergice (anafilactice) severe;
-norepinefrină-utilizată în tratamentul tensiunii arteriale scăzute;
-sulfonamide - antibiotice, folosite de asemenea pentru tratamentul bolilor inflamatorii ale intestinului;
-levodopa - utilizată în tratamentul bolii Parkinson.
Sarcina şi alăptarea
Adresaţi-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament. Spuneţi medicului dumneavoastră dacă sunteţi însărcinată, încercaţi să rămâneţi însărcinată sau dacă alăptaţi.
Sarcina
în timpul sarcinii, aportul zilnic recomandat de vitamina B1 este de 1,2 mg în al doilea trimestru şi 1,3 mg în al treilea trimestru, iar de vitamina B6 din luna a 4-a -1,9 mg.
În timpul sarcinii, aceste doze pot fi depăşite numai în cazul dacă aveţi un deficit dovedit de vitamina B1 şi B6, deoarece siguranţa utilizării dozelor mai mari decât cele recomandate nu a fost demonstrată.
Alăptarea
în timpul alăptării, aportul zilnic recomandat de vitamina B1 este de 1,3 mg, iar de vitamina B6 -1,9 mg.
Vitaminele B1 şi B6 trec în laptele matern.
Dozele mari de vitamina B6 pot inhiba producţia de lapte.
Utilizarea acestui medicament în timpul sarcinii şi alăptării trebuie decisă de către medicul currant numai după o evaluare atentă a raportului beneficiu/risc.
Conducerea vehiculelor şi folosirea utilaj elor
Nu sunt necesare precauţii speciale.
Informaţii importante privind unele componente ale Neurovit
Acest medicament conţine alcool benzilic. 40 mg. Din această cauză Neurovit nu trebuie administrat la copiii născuţi prematur sau nou-născuţi. Poate provoca reacţii toxice şi alergice la sugari şi copii cu vârsta sub 3 ani.
Acest medicament conţine sodiu mai puţin de 1 mmol (23 mg) per doză, adică practic „nu conţine sodiu”.
3. CumsăutilizaţiNeurovit
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră. Trebuie să discutaţi cu medicul dumneavoastră sau farmacistul dacă nu sunteţi sigur.
In cazurile severe şi cele însoţite de dureri acute, se administrează profund intramuscular conţinutul unei fiole (2 ml soluţie). După atenuarea stadiului acut şi în cazul formelor uşoare ale bolii, se administreză câte 1 fiolă (2 ml soluţie) de 2-3 ori pe săptămână.
Modul de administrare
Neurovit se administrează profund intramuscular. Administrarea intravenoasă este contraindicată. În cazul administrării accidentale intravenoase, pacientul trebuie să fie monitorizat în condiţii de spital.
Copii
Medicamentul nu trebuie administrat copiilor cu vârsta sub 12 ani din cauza conţinutului de alcool enzylic şi a dozei mari de enzyli.
Vârstnici
Nu sunt necesare precauţii speciale în enzyli priveşte utilizarea medicamentului la pacienţii vârstnici.
Dacă vi se administrează enzylic Neurovit decât trebuie
Având în vedere că acest medicament este administrat sub supraveghere enzyli, este puţin probabil să vi se administreze enzylic sau mai puţin Neurovit decât trebuie.
Dacă aveţi impresia că efectul enzyliceste prea puternic sau prea slab, adresaţi-vă medicului dumneavoastră sau asistentei medicale.
Dacă aţi uitat să administraţi o doză de Neurovit
Dacă omiteţi să administraţi o doză, administraţi una imediat ce vă amintiţi. Dacă este aproape momentul administrării următoarei doze, treceţi peste doza omisă şi administraţi următoarea doză în ziua şi/sau ora programată. Nu luaţi o doză dublă pentru a compensa doza uitată.
Dacă încetaţi să utilizaţi Neurovit
Dacă aveţi orice întrebări suplimentare cu enzyli la acest medicament, adresaţi-vă medicului dumneavoastră, asistentei medicale sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacţiile adverse posibile sunt prezentate mai jos şi acestea sunt clasificate în funcţie de frecvenţa apariţiei.
Reacţii adverse rare (afecteazăpână la 1 din 1000pacienţi): reacţii de hipersensibilitate cauzate de alcoolul enzylic.
Reacţii adverse foarte rare (afecteazăpână la din 10000pacienţi):
-reacţii de hipersensibilitate (de exemplu, exantem, dificultăţi de respiraţie, şoc, angioedem).
-bătăi accelerate ale inimii (tahicardie);
-episoade de transpiraţie, acnee, reacţii ale pielii însoţite de mâncărime şi urticarie.
Reacţii adverse cu frecvenţă necunoscută (nu poatefi estimată din datele disponibile):
reacţii sistemice, pot apare ca rezultat al injectării rapide (injectarea accidentală intravenoasă, injectarea în ţesuturi puternic vascularizate) sau în cazul unui supradozaj. Pot apărea ameţeli, vărsături, bradicardie, aritmii, ameţeli şi convulsii. Senzaţie de arsură la locul injectării.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect.
5. Cum se păstrează Neurovit
A nu se lăsa la vederea şi îndemâna copiilor.
A se păstra la temperaturi sub 25°C. Anu se congela.
Nu utilizaţi acest medicament după data de expirare înscrisă pe cutie, după EXP. Data de expirare se referă la ultima zi a lunii respective.
Medicamentele nu trebuie aruncate pe calea apei sau a reziduurilor menajere. întrebaţi farmacistul cum să eliminaţi medicamentele care nu vă mai sunt necesare. Aceste măsuri vor ajuta la protejarea mediului.
6.Conţinutul ambalajului şi alte informaţii
Ce conţine Neurovit
Substanţele active sunt: clorhidrat de piridoxină (vitamina B6), clorhidrat de tiamină (vitamina B,), cianocobalamină (vitamina B12). O fiolă (2 ml soluţie) conţine: clorhidrat de tiamină (vitamina Bt) - 100 mg, clorhidrat de piridoxină (vitamina BJ-100 mg, cianocobalamină (vitamina B12)-1 mg.
Celelalte componente sunt: clorhidrat de lidocaină, alcool benzilic, hexacianoferat(III) de potasiu, hexametafosfat de sodiu, soluţie hidroxid de sodiu 10%, apă pentru preparate injectabile.
Cum arată Neurovit şi conţinutul ambalajului
Soluţie transparentă de culoare roşie, fârăpărticule vizibile.
Câte 2 ml soluţie injectabilă, în fiole din sticlă de culoare brună, prevăzute cu inel de rupere de culoare albă.
Câte 5 fiole în blister. Câte 1 sau 2 blistere împreună cu prospectul pentru consumator/pacient în cutie de carton.
Clorhidrat de tiamină/Clorhidrat de piridoxină/Cianocobalamină
1. Ce este Neurovit şi pentru ce se utilizează
Neurovit este un medicament ce conţine trei substanţe active: clorhidrat de tiamină (vitamina B1), clorhidrat de piridoxină (vitamina B6) şi cianocobalamină (vitamina B12).
Neurovit este utilizat pentru tratamentul:
• afecţiunilor sistemului nervos periferic provocate de diverse cauze, de exemplu inflamaţii ale nervilor (nevrite), dureri ale nervilor (nevralgii), afectarea mai multor nervi (de exemplu polineuropatia diabetică şi alcoolică), dureri musculare (mialgii), compresia rădăcinilor nervilor spinali de către discurile intervertébrale (sindrom radicular, sindrom cervico-brahial), anumite forme de inflamaţii ale nervului optic (nevrite retrobulbare), herpes zoster (infecţie a nervilor cu virusul care determină varicelă), paralizie a nervului facial (facialis paresis).
• adjuvant sau în convalescenţă.
2. Ce trebuie să ştiţi înainte să utilizaţi Neurovit
Nu utilizaţi N eurovit:
- dacă sunteţi alergic (hipersensibil) la clorhidrat de tiamină, clorhidrat de piridoxină, cianocobalamină sau la oricare dintre celelalte componente ale acestui medicament (enumerate la pct. 6);
- dacă aveţi tulburări severe de conductibilitate la livelul inimii sau insuficienţă cardiacă acută decompensată;
-în timpul sarcinii şi perioada de alăptare;
-la copii cu vârsta până la 12 ani.
Informaţi medicul dumneavoastră înainte de a utiliza Neurovit soluţie injectabilă dacă oricare dintre situaţiile menţionate mai sus se aplică în cazul dumneavoastră.
Atenţionări şi precauţii
Discutaţi cu medicul dumneavoastră sau cu farmacistul înainte de a lua acest medicament.
Acest medicament trebuie injectat doar intramuscular (i.m.j. Administrarea în venă (i.v.) este contraindicată. Dacă se injectează accidental într-o venă, doctorul dumneavoastră vă va monitoriza sau spitaliza în funcţie de severitatea simptomelor.
Datorită conţinutului de alcool benzilic acest medicament nu trebuie administrat la copiii născuţi prematur sau nou-născuţi. Poate provoca toxicitate şi reacţii anafilactoide la sugari şi copii cu vârsta sub 3 ani.
Neurovit împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă utilizaţi, aţi utilizat recent sau s-ar putea să
utilizaţi orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
Aceasta este necesar deoarece acest medicament poate afecta modul în care acţionează alte medicamente. De asemenea, alte medicamente pot afecta modul în care acţionează acest medicament.
În special, este important să spuneţi medicului dumneavoastră dacă utilizaţi oricare din următoarele medicamente:
-soluţii care conţin sulfiţi (vitamina B 1 se descompune în soluţiile de sulfiţi producând acid. Alte vitamine pot fi inactivate de prezenţa produşilor de degradare ai vitaminei Bl);
-izoniâzidă, cicloserină-utilizateîntratamentul tuberculozei;
-penicilamină- utilizată în tratamentul poliartritei reumatoide;
-epinefrină - utilizată în tratamentul reacţiilor alergice (anafilactice) severe;
-norepinefrină-utilizată în tratamentul tensiunii arteriale scăzute;
-sulfonamide - antibiotice, folosite de asemenea pentru tratamentul bolilor inflamatorii ale intestinului;
-levodopa - utilizată în tratamentul bolii Parkinson.
Sarcina şi alăptarea
Adresaţi-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament. Spuneţi medicului dumneavoastră dacă sunteţi însărcinată, încercaţi să rămâneţi însărcinată sau dacă alăptaţi.
Sarcina
în timpul sarcinii, aportul zilnic recomandat de vitamina B1 este de 1,2 mg în al doilea trimestru şi 1,3 mg în al treilea trimestru, iar de vitamina B6 din luna a 4-a -1,9 mg.
În timpul sarcinii, aceste doze pot fi depăşite numai în cazul dacă aveţi un deficit dovedit de vitamina B1 şi B6, deoarece siguranţa utilizării dozelor mai mari decât cele recomandate nu a fost demonstrată.
Alăptarea
în timpul alăptării, aportul zilnic recomandat de vitamina B1 este de 1,3 mg, iar de vitamina B6 -1,9 mg.
Vitaminele B1 şi B6 trec în laptele matern.
Dozele mari de vitamina B6 pot inhiba producţia de lapte.
Utilizarea acestui medicament în timpul sarcinii şi alăptării trebuie decisă de către medicul currant numai după o evaluare atentă a raportului beneficiu/risc.
Conducerea vehiculelor şi folosirea utilaj elor
Nu sunt necesare precauţii speciale.
Informaţii importante privind unele componente ale Neurovit
Acest medicament conţine alcool benzilic. 40 mg. Din această cauză Neurovit nu trebuie administrat la copiii născuţi prematur sau nou-născuţi. Poate provoca reacţii toxice şi alergice la sugari şi copii cu vârsta sub 3 ani.
Acest medicament conţine sodiu mai puţin de 1 mmol (23 mg) per doză, adică practic „nu conţine sodiu”.
3. CumsăutilizaţiNeurovit
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră. Trebuie să discutaţi cu medicul dumneavoastră sau farmacistul dacă nu sunteţi sigur.
In cazurile severe şi cele însoţite de dureri acute, se administrează profund intramuscular conţinutul unei fiole (2 ml soluţie). După atenuarea stadiului acut şi în cazul formelor uşoare ale bolii, se administreză câte 1 fiolă (2 ml soluţie) de 2-3 ori pe săptămână.
Modul de administrare
Neurovit se administrează profund intramuscular. Administrarea intravenoasă este contraindicată. În cazul administrării accidentale intravenoase, pacientul trebuie să fie monitorizat în condiţii de spital.
Copii
Medicamentul nu trebuie administrat copiilor cu vârsta sub 12 ani din cauza conţinutului de alcool enzylic şi a dozei mari de enzyli.
Vârstnici
Nu sunt necesare precauţii speciale în enzyli priveşte utilizarea medicamentului la pacienţii vârstnici.
Dacă vi se administrează enzylic Neurovit decât trebuie
Având în vedere că acest medicament este administrat sub supraveghere enzyli, este puţin probabil să vi se administreze enzylic sau mai puţin Neurovit decât trebuie.
Dacă aveţi impresia că efectul enzyliceste prea puternic sau prea slab, adresaţi-vă medicului dumneavoastră sau asistentei medicale.
Dacă aţi uitat să administraţi o doză de Neurovit
Dacă omiteţi să administraţi o doză, administraţi una imediat ce vă amintiţi. Dacă este aproape momentul administrării următoarei doze, treceţi peste doza omisă şi administraţi următoarea doză în ziua şi/sau ora programată. Nu luaţi o doză dublă pentru a compensa doza uitată.
Dacă încetaţi să utilizaţi Neurovit
Dacă aveţi orice întrebări suplimentare cu enzyli la acest medicament, adresaţi-vă medicului dumneavoastră, asistentei medicale sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacţiile adverse posibile sunt prezentate mai jos şi acestea sunt clasificate în funcţie de frecvenţa apariţiei.
Reacţii adverse rare (afecteazăpână la 1 din 1000pacienţi): reacţii de hipersensibilitate cauzate de alcoolul enzylic.
Reacţii adverse foarte rare (afecteazăpână la din 10000pacienţi):
-reacţii de hipersensibilitate (de exemplu, exantem, dificultăţi de respiraţie, şoc, angioedem).
-bătăi accelerate ale inimii (tahicardie);
-episoade de transpiraţie, acnee, reacţii ale pielii însoţite de mâncărime şi urticarie.
Reacţii adverse cu frecvenţă necunoscută (nu poatefi estimată din datele disponibile):
reacţii sistemice, pot apare ca rezultat al injectării rapide (injectarea accidentală intravenoasă, injectarea în ţesuturi puternic vascularizate) sau în cazul unui supradozaj. Pot apărea ameţeli, vărsături, bradicardie, aritmii, ameţeli şi convulsii. Senzaţie de arsură la locul injectării.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect.
5. Cum se păstrează Neurovit
A nu se lăsa la vederea şi îndemâna copiilor.
A se păstra la temperaturi sub 25°C. Anu se congela.
Nu utilizaţi acest medicament după data de expirare înscrisă pe cutie, după EXP. Data de expirare se referă la ultima zi a lunii respective.
Medicamentele nu trebuie aruncate pe calea apei sau a reziduurilor menajere. întrebaţi farmacistul cum să eliminaţi medicamentele care nu vă mai sunt necesare. Aceste măsuri vor ajuta la protejarea mediului.
6.Conţinutul ambalajului şi alte informaţii
Ce conţine Neurovit
Substanţele active sunt: clorhidrat de piridoxină (vitamina B6), clorhidrat de tiamină (vitamina B,), cianocobalamină (vitamina B12). O fiolă (2 ml soluţie) conţine: clorhidrat de tiamină (vitamina Bt) - 100 mg, clorhidrat de piridoxină (vitamina BJ-100 mg, cianocobalamină (vitamina B12)-1 mg.
Celelalte componente sunt: clorhidrat de lidocaină, alcool benzilic, hexacianoferat(III) de potasiu, hexametafosfat de sodiu, soluţie hidroxid de sodiu 10%, apă pentru preparate injectabile.
Cum arată Neurovit şi conţinutul ambalajului
Soluţie transparentă de culoare roşie, fârăpărticule vizibile.
Câte 2 ml soluţie injectabilă, în fiole din sticlă de culoare brună, prevăzute cu inel de rupere de culoare albă.
Câte 5 fiole în blister. Câte 1 sau 2 blistere împreună cu prospectul pentru consumator/pacient în cutie de carton.
0
În stoc
INDICAŢII TERAPEUTICE
Epilepsie: accese parţiale cu simptomatologie elementară (accese focale); accese parţiale
cu simptomatologie complexă, accese psihomotorii, grand mal, în special cu geneză
focală (grand mal în timpul somnului, grand mal difuz), forme mixte de epilepsie;
nevralgia nervului trigemen;
neuropatia glosofaringiană idiopatică;
sindromul algic la afectarea nervilor periferici în diabetul zaharat, durere în neuropatia
diabetică;
accese non-epileptice din scleroza multiplă, spasme ale muşchilor faciali în nevralgia
nervului trigemen;
convulsii tonice, disartrii paroxistice, ataxii sau parestezii paroxistice, ca şi accese
dureroase;
sindromul de abstinenţă alcoolică (anxietate, convulsii, hiperexcitabilitate, tulburări de
somn);
tulburările psihotice (tulburări afective şi schizoafective, psihoze, afectarea funcţiei
sistemului limbic).
DOZE ŞI MOD DE ADMINISTRARE
Comprimatele se administrează intern, în timpul sau după mese, cu o cantitate suficientă de
lichid.
Concentraţia plasmatică terapeutică a carbamazepinei constituie 4-12 µg/ml. Doza nictemerală
este de 400-1200 mg/zi, divizate în 1-2 prize.
Doza maximă nictemerală nu va depăşi 1600 mg/zi.
Dacă pacientul a omis o doză, doza omisă se va administra imediat cum a observat aceasta, nu se
admite dublarea dozei.
Tratamentul antiepileptic
În cazurile cînd este posibil, carbamazepina se va administra sub formă de monoterapie.
Tratamentul se iniţiază cu administrarea unei dozei nictemerale joase, care ulterior treptat se va
creşte pînă la atingerea efectului optim.
Suplimentarea carbamazepinei la tratamentul antiepileptic deja iniţiat se va efectua treptat,
dozele preparatelor administrate nu se modifică, sau la necesitate, se ajustează.
La adulţi doza iniţială, care constituie 1-2 comprimate (corespunde cu 200-400 mg de
carbamazepină), treptat se creşte pînă la atingerea efectului terapeutic optim, doza de întreţinere
este de 4-6 comprimate pe zi (corespunde cu 800-1200 mg de carbamazepină).
Doza de întreţinere pentru copii în medie constituie 10-20 mg/kg.
CONTRAINDICAŢII
Tulburări ale hematopoiezei (anemie, leucopenie);
bloc atrioventricular;
hipersensibilitate la substanţa activă şi substanţele auxiliare, antidepresivele triciclice;
porfirie intermitentă acută (inclusiv în antecedente).
administrarea concomitentă cu preparatele de litiu şi inhibitorii MAO.
Epilepsie: accese parţiale cu simptomatologie elementară (accese focale); accese parţiale
cu simptomatologie complexă, accese psihomotorii, grand mal, în special cu geneză
focală (grand mal în timpul somnului, grand mal difuz), forme mixte de epilepsie;
nevralgia nervului trigemen;
neuropatia glosofaringiană idiopatică;
sindromul algic la afectarea nervilor periferici în diabetul zaharat, durere în neuropatia
diabetică;
accese non-epileptice din scleroza multiplă, spasme ale muşchilor faciali în nevralgia
nervului trigemen;
convulsii tonice, disartrii paroxistice, ataxii sau parestezii paroxistice, ca şi accese
dureroase;
sindromul de abstinenţă alcoolică (anxietate, convulsii, hiperexcitabilitate, tulburări de
somn);
tulburările psihotice (tulburări afective şi schizoafective, psihoze, afectarea funcţiei
sistemului limbic).
DOZE ŞI MOD DE ADMINISTRARE
Comprimatele se administrează intern, în timpul sau după mese, cu o cantitate suficientă de
lichid.
Concentraţia plasmatică terapeutică a carbamazepinei constituie 4-12 µg/ml. Doza nictemerală
este de 400-1200 mg/zi, divizate în 1-2 prize.
Doza maximă nictemerală nu va depăşi 1600 mg/zi.
Dacă pacientul a omis o doză, doza omisă se va administra imediat cum a observat aceasta, nu se
admite dublarea dozei.
Tratamentul antiepileptic
În cazurile cînd este posibil, carbamazepina se va administra sub formă de monoterapie.
Tratamentul se iniţiază cu administrarea unei dozei nictemerale joase, care ulterior treptat se va
creşte pînă la atingerea efectului optim.
Suplimentarea carbamazepinei la tratamentul antiepileptic deja iniţiat se va efectua treptat,
dozele preparatelor administrate nu se modifică, sau la necesitate, se ajustează.
La adulţi doza iniţială, care constituie 1-2 comprimate (corespunde cu 200-400 mg de
carbamazepină), treptat se creşte pînă la atingerea efectului terapeutic optim, doza de întreţinere
este de 4-6 comprimate pe zi (corespunde cu 800-1200 mg de carbamazepină).
Doza de întreţinere pentru copii în medie constituie 10-20 mg/kg.
CONTRAINDICAŢII
Tulburări ale hematopoiezei (anemie, leucopenie);
bloc atrioventricular;
hipersensibilitate la substanţa activă şi substanţele auxiliare, antidepresivele triciclice;
porfirie intermitentă acută (inclusiv în antecedente).
administrarea concomitentă cu preparatele de litiu şi inhibitorii MAO.
0
În stoc
1. Ce este Cavinton Comforte şi pentru ce se utilizează
Cavinton Comforte este un medicament folosit pentru tratamentul anumitor boli asociate tulburărilor circulaţiei la nivelul creierului. Cavinton Comforte este, de asemenea, utilizat pentru tratamentul anumitor boli la nivelul ochiului şi urechii bazate pe afecţiuni vasculare sau pentru atenuarea simptomelor acestora.
2. Ce trebuie să ştiţi înainte să utilizaţi Cavinton Comforte
Nu utilizaţi Cavinton Comforte
- dacă sunteţi alergic la Vinpocetină sau la oricare dintre celelalte componente ale acestui medicament (enumerate la pct.6);
- în timpul sarcinii şi alăptării;
- dacă sunteţi în vârstă fertilă şi nu folosiţi o metodă fiabilă de contfacepţie;
- la copii.
Atenţionări şi precauţii
înainte de a utiliza Cavinton Comforte, adresafi-vă medicului dumneavoastră sau farmacistului.
Cavinton Comforte trebuie prescris după o evaluare medicală individuală:
- în cazul anumitor boli cardiace (se recomandă controlul EKG în cazul sindromului QT prelungit sau în cazul tratamentului concomitent cu medicamente ce determină alungirea intervalului QT).
Copii şi adolescenţi
Utilizarea Cavinton Comforte la copii este contraindicată din cauza lipsei datelor clinice relevante.
Cavinton Comforte împreună cu alte medicamente
Vă rugăm să spuneţi medicului dumneavoastră sau farmacistului dacă luaţi sau aţi luat recent orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
Trebuie să informaţi medicul dacă luaţi medicamente care conţin alfa-metildopa, un anticoagulant (medicament care previne formarea cheagurilor de sânge) sau un anti-aritmic (medicament pentru tratamentul tulburărilor de ritm cardiac).
Sarcina şi alăptarea
Dacă sunteţi gravidă sau alăptaţi, credeţi că aţi putea fi gravidă sau intenţionaţi să rămâneţi gravidă, adresaţi-vă medicului sau farmacistului pentru recomandări înainte de a administra acest medicament.
Dacă sunteţi o femeie în perioada fertilă, trebuie să utilizaţi o metodă de contracepţie fiabilă în timpul tratamentului cu Cavinton Comforte. In caz contrar, vinpocetină nu trebuie utilizată.
Acest medicament este contraindicat în timpul sarcinii şi alăptării.
Vinpocetină traversează placenta şi este' excretată în laptele matern; de aceea administrarea acesteia trebuie evitatărîn timpul sarcinii şi alăptării.
Conducerea vehiculelor şi folosirea utilajelor
Nu sunt disponibile date privind efectele vinpocetinei asupra capacităţii de a conduce vehicule sau do a folosi utilaje.
Informaţii importante privind unele componente ale Cavinton Comforte
Cavinton Comforte conţine aspartam 1,28 mg în fiecare comprimat orodispersabil, o sursă de fenilalanină. Acesta' poate fi dăunător pentru persoanele cu fenilcetonurie.
Acesta poate fi dăunător dacă aveţi fenilcetonurie (PKU), o afecţiune genetică rară în care se acumulează fenilalanină, deoarece organismul nu o poate elimina corect.
3. Cum să utilizaţi Cavinton Comforte
Luaţi întotdeauna acest medicament exact aşa cum va spus medicul dumneavoastră. Trebuie să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Dacă nu este prescris altfel de către medic, doza zilnică uzuală este' de 30 mg (1 comprimat orodispersabil de 10 mg de 3 ori pe zi).
Cavinton Comforte poate fi înghiţit întreg cu puţină apă sari dacă aveţi probleme la înghiţire, puteţi să puneţi comprimatul pe limbă pentru a se topi singur de la sine. Dacă vă place aroma de Cavinton Comforte (portocală), puteţi, de asemenea, suge comprimatul.
Nu este necesară o ajustare a dozei, în cazul pacienţilor cu boli renale sau hepatice.
Cavinton Comforte comprimate orodispersabile trebuie luate după mese.
In cazul în care consideraţi că efectul medicamentului este prea puternic sau prea slab, spuneţi medicului sau farmacistulurdumneavoastră. "
Dacă utilizaţi mai mult decât trebuie Cavinton Comforte
Contactaţi medicul sau mergeţi la secţia de urgenţă a celui mai apropiat spital.
Dacă uitaţi să utilizaţi Cavinton Comforte
Nu luaţi o doză dublă deoarece nu veţi putea compensa doza pierdută, dar vă puteţi expune riscurilor asociate supradozajului. Luaţi'următoarea doză la ora obişnuită.
4. Reacţii adverse posibile
Ca toate medicamentele, Cavinton Comforte poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Puteţi găsi moi jos reacţiile adverse grupate în funcţie de frecvenţă pe baza unui sondaj de evaluare a datelor a zeci de mii de pacienţi.
Reacţii adverse frecvente (afectează mai puţin de 1 din 100 persoane, dar mai mult de 1 din 1000 de persoane):
° discomfort abdominal, uscăciunea gurii, greaţă;
• senzaţie de rotire (vertij);
• scăderea tensiunii arteriale;
• hipercolesterolemie;
• cefalee;
• tensiune arterială scăzută.
Reacţii adverse rare (afectează mai puţin de I din 1000 de persoane, dar mai mult de 1 din 10000 de persoane):
• scădere a numărului de globule albe în sânge, (leucopenie), scădere a concentraţiei plachetelor în sânge (trombocitopenie)r ~
• ischemje/infarct miocardic, anaină pectorală, bătăi rare ale inimii (bradicardie), bătăi rapide ale inimii (tahicardie), bătăi în plus ale inimii (extrasistole), senzaţie de bătăi anormale ale inimii (palpitaţii);
• scădere a auzului (sensibilitate extremă la sunet (hiperacuzie, hupoacuzie), percepţiede zgomote sau ţiuituri în urechi (tinitus));
• papiloedem (edem papilar);
• disconfort abdominal, constipaţie, diaree, dispepsie,. vărsături;
• slăbiciune, stare de rău,-senzaţie de căldură;
• tensiune arterială crescută, hiperemie, inflamafie la nivelul venelor (tromboflebită);
• creşterea tensiunii arteriale, creşterea concentraţiei de trigliceride în sânge, subdenivelare,p segmentului ST, scăderea/creşterea numărului de eozinofile, modificări ale valorilor enzimelor hepatice;
• scădere a poftei de mâncare, anorexie, diabet zaharat;
• ameţeală, disgeuzie, stupoare, hemipareză, somnolenţă, amnezie;
• insomnie, tulburări de somn, nelinişte;
• roşeaţă, transpiraţii abundente, mâncărimi, urticarii, erupţii cutanate.
Reacţii adverse foarte rare (afectează mai puţin de I din 10.000 de persoane):
• anemie, aglutinarea globulelor roşii (eritrocitelor),
• alergie la produs (hipersensibilitate),
• stare euforică, depresie,
• fremor, convulsii,
• hiperemie conjunctivală,
• dificultate la înghiţire (disfaaie), stomatită, -
• bătăi neregulate ale inimii (aritmie), ritm anormal al inimii (fibrilafii atriale), ,
• fluctuaţii ale tensiunii arteriale,
• inflamaţii ale pielii (dermatită),
• discomfort în piept, scădere a temperaturii corpului sub ; valorile normale (hipotermie),
• scăderea/creşterea numărului de leucocite, scăderea , numărului de globule roşii, scurtarea timpului de protrombină,
• creştere în greutate.
Dacă vreuna dintre reacţiile adverse devine gravă sau dacă observaţi orice reacţie adversă nemenţionată în acest ct, vă rugăm să-i spuneţi medicului dumneavoastră macistului.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţWă medicului' dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect.
5. Cum se păstrează Cavinton Comforte
A nu se lăsa la vederea şi îndemâna copiilor.
A se păstra la temperaturi sub 25 °C, în ambalajul original pentru a fi protejat de lumină.
Nu utilizaţi acest medicament după 'data de expirare, înscrisă pe cutie. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncaţi niciun medicament pe calea apei sau a reziduurilor menajere. întrebaţi farmacistul cum să aruncaţi medicamentele pe care nu le mai folosiţi.
Aceste măsuri vor ajuta la protejarea mediului.
6. Conţinutul ambalajului şi alte informaţii
Ce conţine Cavinton Comforte
- Substanţa activă este de 10 mg vinpocetină în fiecare comprimat orodispersabil.
- Celelalte componente sunt: manitol 75,60 mg; amidon preaelatinizat (porumb) 38,00 mg; copolimer metacrilat outifat bazic 9,00 mg; hidroxipropil celuloză slab substituită 8,00 mg; crospovidonă 8,00-mg; steprat de magneziu 2,85 mg; stearil fumarat de sodiu 2,80mg;dioxid de siliciu cofoidal anhidru 1,60 mg; aspartăm 1,28 mg; acid stearic 50 1,26 mg; laurilsulfat de sodiu 0,90 mg; dimeticone 0,39 mg; aromă de portocale 0,32 mg.
Cum arată Cavinton Comforte 10 mg şi conţinutul ambalajului
Comprimate biconvexe de culoare albă sau aproape albă, rotunde. Cu inscripţia ."N83" pe una din feţe, cealaltă parte este fără gravură.
Ambalaj:
15 comprimate orodispersabile sunt ambalate în blistere din PVC/aluminiu. 2 sau 6 blistere în cutie de carton- împreună cu prospectul pentru consumator.
Deţinătorul certificatului de înregistrare
Gedeon Richter Pic.
Gyomroi ut 19-21.
1 103 Budapest Ungaria.
Cavinton Comforte este un medicament folosit pentru tratamentul anumitor boli asociate tulburărilor circulaţiei la nivelul creierului. Cavinton Comforte este, de asemenea, utilizat pentru tratamentul anumitor boli la nivelul ochiului şi urechii bazate pe afecţiuni vasculare sau pentru atenuarea simptomelor acestora.
2. Ce trebuie să ştiţi înainte să utilizaţi Cavinton Comforte
Nu utilizaţi Cavinton Comforte
- dacă sunteţi alergic la Vinpocetină sau la oricare dintre celelalte componente ale acestui medicament (enumerate la pct.6);
- în timpul sarcinii şi alăptării;
- dacă sunteţi în vârstă fertilă şi nu folosiţi o metodă fiabilă de contfacepţie;
- la copii.
Atenţionări şi precauţii
înainte de a utiliza Cavinton Comforte, adresafi-vă medicului dumneavoastră sau farmacistului.
Cavinton Comforte trebuie prescris după o evaluare medicală individuală:
- în cazul anumitor boli cardiace (se recomandă controlul EKG în cazul sindromului QT prelungit sau în cazul tratamentului concomitent cu medicamente ce determină alungirea intervalului QT).
Copii şi adolescenţi
Utilizarea Cavinton Comforte la copii este contraindicată din cauza lipsei datelor clinice relevante.
Cavinton Comforte împreună cu alte medicamente
Vă rugăm să spuneţi medicului dumneavoastră sau farmacistului dacă luaţi sau aţi luat recent orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
Trebuie să informaţi medicul dacă luaţi medicamente care conţin alfa-metildopa, un anticoagulant (medicament care previne formarea cheagurilor de sânge) sau un anti-aritmic (medicament pentru tratamentul tulburărilor de ritm cardiac).
Sarcina şi alăptarea
Dacă sunteţi gravidă sau alăptaţi, credeţi că aţi putea fi gravidă sau intenţionaţi să rămâneţi gravidă, adresaţi-vă medicului sau farmacistului pentru recomandări înainte de a administra acest medicament.
Dacă sunteţi o femeie în perioada fertilă, trebuie să utilizaţi o metodă de contracepţie fiabilă în timpul tratamentului cu Cavinton Comforte. In caz contrar, vinpocetină nu trebuie utilizată.
Acest medicament este contraindicat în timpul sarcinii şi alăptării.
Vinpocetină traversează placenta şi este' excretată în laptele matern; de aceea administrarea acesteia trebuie evitatărîn timpul sarcinii şi alăptării.
Conducerea vehiculelor şi folosirea utilajelor
Nu sunt disponibile date privind efectele vinpocetinei asupra capacităţii de a conduce vehicule sau do a folosi utilaje.
Informaţii importante privind unele componente ale Cavinton Comforte
Cavinton Comforte conţine aspartam 1,28 mg în fiecare comprimat orodispersabil, o sursă de fenilalanină. Acesta' poate fi dăunător pentru persoanele cu fenilcetonurie.
Acesta poate fi dăunător dacă aveţi fenilcetonurie (PKU), o afecţiune genetică rară în care se acumulează fenilalanină, deoarece organismul nu o poate elimina corect.
3. Cum să utilizaţi Cavinton Comforte
Luaţi întotdeauna acest medicament exact aşa cum va spus medicul dumneavoastră. Trebuie să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Dacă nu este prescris altfel de către medic, doza zilnică uzuală este' de 30 mg (1 comprimat orodispersabil de 10 mg de 3 ori pe zi).
Cavinton Comforte poate fi înghiţit întreg cu puţină apă sari dacă aveţi probleme la înghiţire, puteţi să puneţi comprimatul pe limbă pentru a se topi singur de la sine. Dacă vă place aroma de Cavinton Comforte (portocală), puteţi, de asemenea, suge comprimatul.
Nu este necesară o ajustare a dozei, în cazul pacienţilor cu boli renale sau hepatice.
Cavinton Comforte comprimate orodispersabile trebuie luate după mese.
In cazul în care consideraţi că efectul medicamentului este prea puternic sau prea slab, spuneţi medicului sau farmacistulurdumneavoastră. "
Dacă utilizaţi mai mult decât trebuie Cavinton Comforte
Contactaţi medicul sau mergeţi la secţia de urgenţă a celui mai apropiat spital.
Dacă uitaţi să utilizaţi Cavinton Comforte
Nu luaţi o doză dublă deoarece nu veţi putea compensa doza pierdută, dar vă puteţi expune riscurilor asociate supradozajului. Luaţi'următoarea doză la ora obişnuită.
4. Reacţii adverse posibile
Ca toate medicamentele, Cavinton Comforte poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Puteţi găsi moi jos reacţiile adverse grupate în funcţie de frecvenţă pe baza unui sondaj de evaluare a datelor a zeci de mii de pacienţi.
Reacţii adverse frecvente (afectează mai puţin de 1 din 100 persoane, dar mai mult de 1 din 1000 de persoane):
° discomfort abdominal, uscăciunea gurii, greaţă;
• senzaţie de rotire (vertij);
• scăderea tensiunii arteriale;
• hipercolesterolemie;
• cefalee;
• tensiune arterială scăzută.
Reacţii adverse rare (afectează mai puţin de I din 1000 de persoane, dar mai mult de 1 din 10000 de persoane):
• scădere a numărului de globule albe în sânge, (leucopenie), scădere a concentraţiei plachetelor în sânge (trombocitopenie)r ~
• ischemje/infarct miocardic, anaină pectorală, bătăi rare ale inimii (bradicardie), bătăi rapide ale inimii (tahicardie), bătăi în plus ale inimii (extrasistole), senzaţie de bătăi anormale ale inimii (palpitaţii);
• scădere a auzului (sensibilitate extremă la sunet (hiperacuzie, hupoacuzie), percepţiede zgomote sau ţiuituri în urechi (tinitus));
• papiloedem (edem papilar);
• disconfort abdominal, constipaţie, diaree, dispepsie,. vărsături;
• slăbiciune, stare de rău,-senzaţie de căldură;
• tensiune arterială crescută, hiperemie, inflamafie la nivelul venelor (tromboflebită);
• creşterea tensiunii arteriale, creşterea concentraţiei de trigliceride în sânge, subdenivelare,p segmentului ST, scăderea/creşterea numărului de eozinofile, modificări ale valorilor enzimelor hepatice;
• scădere a poftei de mâncare, anorexie, diabet zaharat;
• ameţeală, disgeuzie, stupoare, hemipareză, somnolenţă, amnezie;
• insomnie, tulburări de somn, nelinişte;
• roşeaţă, transpiraţii abundente, mâncărimi, urticarii, erupţii cutanate.
Reacţii adverse foarte rare (afectează mai puţin de I din 10.000 de persoane):
• anemie, aglutinarea globulelor roşii (eritrocitelor),
• alergie la produs (hipersensibilitate),
• stare euforică, depresie,
• fremor, convulsii,
• hiperemie conjunctivală,
• dificultate la înghiţire (disfaaie), stomatită, -
• bătăi neregulate ale inimii (aritmie), ritm anormal al inimii (fibrilafii atriale), ,
• fluctuaţii ale tensiunii arteriale,
• inflamaţii ale pielii (dermatită),
• discomfort în piept, scădere a temperaturii corpului sub ; valorile normale (hipotermie),
• scăderea/creşterea numărului de leucocite, scăderea , numărului de globule roşii, scurtarea timpului de protrombină,
• creştere în greutate.
Dacă vreuna dintre reacţiile adverse devine gravă sau dacă observaţi orice reacţie adversă nemenţionată în acest ct, vă rugăm să-i spuneţi medicului dumneavoastră macistului.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţWă medicului' dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect.
5. Cum se păstrează Cavinton Comforte
A nu se lăsa la vederea şi îndemâna copiilor.
A se păstra la temperaturi sub 25 °C, în ambalajul original pentru a fi protejat de lumină.
Nu utilizaţi acest medicament după 'data de expirare, înscrisă pe cutie. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncaţi niciun medicament pe calea apei sau a reziduurilor menajere. întrebaţi farmacistul cum să aruncaţi medicamentele pe care nu le mai folosiţi.
Aceste măsuri vor ajuta la protejarea mediului.
6. Conţinutul ambalajului şi alte informaţii
Ce conţine Cavinton Comforte
- Substanţa activă este de 10 mg vinpocetină în fiecare comprimat orodispersabil.
- Celelalte componente sunt: manitol 75,60 mg; amidon preaelatinizat (porumb) 38,00 mg; copolimer metacrilat outifat bazic 9,00 mg; hidroxipropil celuloză slab substituită 8,00 mg; crospovidonă 8,00-mg; steprat de magneziu 2,85 mg; stearil fumarat de sodiu 2,80mg;dioxid de siliciu cofoidal anhidru 1,60 mg; aspartăm 1,28 mg; acid stearic 50 1,26 mg; laurilsulfat de sodiu 0,90 mg; dimeticone 0,39 mg; aromă de portocale 0,32 mg.
Cum arată Cavinton Comforte 10 mg şi conţinutul ambalajului
Comprimate biconvexe de culoare albă sau aproape albă, rotunde. Cu inscripţia ."N83" pe una din feţe, cealaltă parte este fără gravură.
Ambalaj:
15 comprimate orodispersabile sunt ambalate în blistere din PVC/aluminiu. 2 sau 6 blistere în cutie de carton- împreună cu prospectul pentru consumator.
Deţinătorul certificatului de înregistrare
Gedeon Richter Pic.
Gyomroi ut 19-21.
1 103 Budapest Ungaria.
0
În stoc
DESCRIEREA PRODUSULUI
1. Ce este Leponex şi pentru ce se utilizează Ce este Leponex
Leponex comprimate conţine o substanţă activă numită clozapină. Acest medicament aparţine unui grup de medicamente numite antipsihotice.
Pentru ce se utilizează Leponex
Leponex este utilizat pentru tratarea persoanelor care suferă de schizofrenie, care au încercat şi alte medicamente antipsihotice şi care iui au manifestat un beneficiu suficient sau care nu pot tolera alte medicamente antipsihotice din cauza efectelor secundare.
Leponex este, de asemenea, utilizat pentru tratarea persoanelor care suferă de schizofrenie sau tulburări schizoafective, care altfel ar putea încerca să se sinucidă.
Schizofrenia este o boală mintală care implică tulburări în gândire, reacţii emoţionale şi de comportament, în plus, Leponex este utilizat pentru a trata tulburările gândire, emoţionale şi de comportament la pacienţii cu boala Parkinson, atunci când tratamentul standard a eşuat.
Boala Parkinson este o tulburare cronică a creierului. Afectează în principal modul în care creierul coordonează mişcările muşchilor în diferite părţi ale corpului.
Modul în care acţionează Leponex
Leponex acţionează în principal prin legarea şi blocarea receptorului D4 (sau receptorul dopaminergic) din creier. Leponex manifestă, de asemenea, activi tate de legare şi de blocare slabă a receptorilor Dl, D2, D3 şi D5 din creier, precum şi altor receptori care potenţial au o anumită contribuţie la eficacitatea sa.
2. Ce trebuie să ştiţi înainte să luaţi Leponex
Leponex poate fi luat numai dacă este prescris de un medic. Urmaţi cu atenţie toate instrucţiunile medicului, chiar dacă acestea diferă de informaţiile generale conţinute în acest prospect.
înainte de a începe să luaţi Leponex, vi se va efectua un test de sânge pentru a fi sigur că vă puteţi lua acest medicament.
Nu luaţi Leponex:
• Dacă sunteţi alergic la clozapina sau la oricare dintre componentele Leponex.
• Dacă nu puteţi să fiţi supus testelor de sânge regulate.
• Dacă aţi fost vreodată diagnosticat cu număr scăzut de celule sanguine albe, cu excepţia cazului cât acest lucru a fost o urmare a unui tratament pentru cancer.
• Dacă suferiţi sau aţi suferit vreodată de boli ale măduvei osoase.
• Dacă aveţi probleme hepatice, renale sau cardiace.
• Dacă suferiţi de convulsii necontrolate.
• Dacă aveţi probleme cu abuzul de alcool sau de droguri.
• Dacă suferiţi sau aţi suferit vreodată de constipaţie severă, obstrucţie a intestinului sau orice altă afecţiune care a afectat intestinul gros.
în cazul în care oricare dintre cele de mai sus se aplică în cazul dumneavoastră, spuneţi medicului dumneavoastră fără a lua Leponex.
Dacă credeţi că sunteţi alergic la Leponex (clozapină), adresaţi-vă medicului dumneavoastră pentru recomandări înainte de a lua Leponex.
Atenţionări şi precauţii
Aveţi grijă deosebită când luaţi Leponex:
• Dacă aţi avut un accident vascular cerebral, boli de inima sau antecedente familiale de conductibilitate anormală a inimii numită “prelungirea intervalului QT"
• Dacă suferiţi de mărirea prostatei, convulsii, glaucom
(o afecţiune în care presiunea lichidului din interiorul ochilor este, în general, prea mare), diabet zaharat sau orice altă afecţiune gravă.
• Dacă oricare dintre aceste situaţii este aplicabilă pentru dumneavoastră, comunicaţi medicului dumneavoastră înainte să luaţi Leponex.
• Consultaţi imediat medicul dumneavoastră la primul semn de o răceală, gripă, febră, dureri în gât, sau orice altă infecţie. Leponex poate reduce numărul de globule albe din sânge şi să conducă la o sensibilitate mai mare la infecţii. Medicul dumneavoastră poate verifica numărul de celule din sânge şi să ia măsuri suplimentare, dacă este necesar.
• Consultaţi imediat medicul dumneavoastră dacă apar bătăi rapide şi neregulate ale inimii, care persistă în stare de repaus, eventual însoţite de scurtarea respiraţiei şi umflarea tălpilor sau a picioarelor. Aceste efecte pot să apară în special la începutul tratamentului şi medicul dumneavoastră trebuie să ia măsuri suplimentare.
• în timp ce luaţi Leponex este posibil să apară vertij sau leşin, mai ales la începutul tratamentului. Acest lucru se datorează căderii tensiunii arteriale.
La utilizarea Leponex au fost raportate atacuri de cord, care ar putea duce la deces.
• Leponex poate provoca somnolenţă şi imobilizare la pat pentru o durată prelungită, care în combinaţie cu creşterea în greutate, poate duce la formarea cheagurilor de sânge
la unii pacienţi.
Deoarece Leponex poate cauza convulsii, somnolenţă, scăderea tensiunii arteriale la ridicarea în picioare, instabilitate motorie şi senzorială, pot surveni căderi, consecutiv fracturi şi alte traumatisme.
Dacă prezentaţi oricare dintre aceste simptome, spuneţi imediat medicului dumneavoastră.
Copii şi adolescenţi
Nu se recomandă utilizarea'Leponex la copii şi adolescenţi.
Sarcina şi alăptarea
înainte de a utiliza Leponex comunicaţi medicului dumneavoastră sau farmacistului dacă sunteţi gravidă sau credeţi că aţi putea fi gravidă. Medicul dumneavoastră va discuta cu dumneavoastră beneficiile şi riscurile potenţiale ale utilizării acestui medicament în timpul sarcinii.
Comunicaţi imediat medicului dumneavoastră dacă rămâneţi gravidă în timpul tratamentului cu Leponex. Nou-născuţi de la mame care iau medicamente antipsihotice în al treilea trimestru de sarcină pot avea un risc de a dezvolta rigiditatea membrelor, tremor, agitaţie, rigiditate musculară, slăbiciune musculară, somnolenţă, respiraţie scurtă şi superficială şi tulburări de alimentaţie după naştere. în unele cazuri, aceste simptome pot fi auto-limitante, în alte cazuri, copii pot necesita îngrijire intensiva în unitatea de terapie intensivă sau spitalizare.
Comunicaţi medicului dumneavoastră sau farmacistului dacă alăptaţi. Clozapină, substanţa activă din Leponex, se poate elimina în laptele matern şi poate afecta copilul dumneavoastră. Nu trebuie să alăptaţi în timpul tratamentului cu Leponex.
Femeile de vârstă fertilă şi contracepţie
La unele femei care iau unele medicamente antipsihotice ciclurile menstruale sunt neregulate sau chiar lipsesc. Dacă sunteţi femeie şi aţi fost afectată în acest mod, menstruaţia poate reveni atunci când medicaţia dumneavoastră este schimbată cu Leponex. în aceste condiţii, trebuie să vă asiguraţi că utilizaţi o metodă sigură de contracepţie.
Conducerea vehiculelor şi folosirea utilajelor
Leponex poate provoca somnolenţă, în special la începutul tratamentului. Prin urmare, se recomandă să evitaţi conducerea vehiculelor sau folosirea utilajelor până când v-aţi obişnuit cu medicamentul şi somnolenţă va dispărea.
3. Cum să luaţi Leponex
Urmaţi cu atenţie instrucţiunile medicului dumneavoastră. Nu depăşiţi doza recomandată.
Cât de mult Leponex trebuie să luaţi
Medicul dumneavoastră vă va spune exact câte comprimate de Leponex să luaţi şi cât de des trebuie să le luaţi.
• Tratamentul schizofreniei sau tulburărilor schizoafective la persoanele care altfel ar încerca să se sinucidă
Tratamentul, de obicei, este iniţiat cu o jumătate de comprimat 25 mg (12,5 mg), o dată sau de două ori în prima zi. Medicul dumneavoastră va creşte treptat doza, până când va stabili doza ideală pentru dumneavoastră.
Tratamentul va continua cu o doză zilnică de Leponex între 300 şi 450 mg. Doza zilnică, de obicei, se va lua în doze divizate, unele dintre el« fiind luate în dimineaţa şi unele la culcare. Unele persoane pot necesita doze de până la maxim 900 mg pe zi.
• Tratamentul tulburărilor de gândire, emoţionale şi de comportament la pacienţii cu boala Parkinson
Tratamentul este, de obicei, iniţiat cu o jumătate de comprimat 25 mg (12,5 mg) seara, iar apoi doza va fi crescută gradat, până când se stabileşte doza ideală pentru dumneavoastră Tratamentul va continua cu o doză zilnică de Leponex între 25 mg şi 37,5 mg, şi va fi, de obicei, administrată ca doză unică în fiecare seară.
Unele persoane pot necesita doze de până la 50 mg pe zi. în cazuri excepţionale, medicul dumneavoastră vă poate prescrie o doză mai mare, fără a depăşi 100 mg pe zi.
Tensiunea arterială va fi măsurat în timpul primelor săptămâni de tratament.
Când să luaţi Leponex
Utilizarea Leponex în la aceiaşi oră în fiecare zi vă va ajuta să vă amintiţi când să luaţi medicamentul.
Cum să luaţi Leponex
Luaţi comprimatele Leponex pe cal orală.
Comprimatele cu incizi pot fi divizate în două părţi egale (formularea poate să difere în unele ţări).
Cât timp să luaţi Leponex
Continuaţi să luaţi Leponex aşa cum v-a indicat medicul dumneavoastră.
Dacă aveţi întrebări despre cât timp să luaţi Leponex, discutaţi cu medicul dumneavoastră sau farmacistul.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului.
1. Ce este Leponex şi pentru ce se utilizează Ce este Leponex
Leponex comprimate conţine o substanţă activă numită clozapină. Acest medicament aparţine unui grup de medicamente numite antipsihotice.
Pentru ce se utilizează Leponex
Leponex este utilizat pentru tratarea persoanelor care suferă de schizofrenie, care au încercat şi alte medicamente antipsihotice şi care iui au manifestat un beneficiu suficient sau care nu pot tolera alte medicamente antipsihotice din cauza efectelor secundare.
Leponex este, de asemenea, utilizat pentru tratarea persoanelor care suferă de schizofrenie sau tulburări schizoafective, care altfel ar putea încerca să se sinucidă.
Schizofrenia este o boală mintală care implică tulburări în gândire, reacţii emoţionale şi de comportament, în plus, Leponex este utilizat pentru a trata tulburările gândire, emoţionale şi de comportament la pacienţii cu boala Parkinson, atunci când tratamentul standard a eşuat.
Boala Parkinson este o tulburare cronică a creierului. Afectează în principal modul în care creierul coordonează mişcările muşchilor în diferite părţi ale corpului.
Modul în care acţionează Leponex
Leponex acţionează în principal prin legarea şi blocarea receptorului D4 (sau receptorul dopaminergic) din creier. Leponex manifestă, de asemenea, activi tate de legare şi de blocare slabă a receptorilor Dl, D2, D3 şi D5 din creier, precum şi altor receptori care potenţial au o anumită contribuţie la eficacitatea sa.
2. Ce trebuie să ştiţi înainte să luaţi Leponex
Leponex poate fi luat numai dacă este prescris de un medic. Urmaţi cu atenţie toate instrucţiunile medicului, chiar dacă acestea diferă de informaţiile generale conţinute în acest prospect.
înainte de a începe să luaţi Leponex, vi se va efectua un test de sânge pentru a fi sigur că vă puteţi lua acest medicament.
Nu luaţi Leponex:
• Dacă sunteţi alergic la clozapina sau la oricare dintre componentele Leponex.
• Dacă nu puteţi să fiţi supus testelor de sânge regulate.
• Dacă aţi fost vreodată diagnosticat cu număr scăzut de celule sanguine albe, cu excepţia cazului cât acest lucru a fost o urmare a unui tratament pentru cancer.
• Dacă suferiţi sau aţi suferit vreodată de boli ale măduvei osoase.
• Dacă aveţi probleme hepatice, renale sau cardiace.
• Dacă suferiţi de convulsii necontrolate.
• Dacă aveţi probleme cu abuzul de alcool sau de droguri.
• Dacă suferiţi sau aţi suferit vreodată de constipaţie severă, obstrucţie a intestinului sau orice altă afecţiune care a afectat intestinul gros.
în cazul în care oricare dintre cele de mai sus se aplică în cazul dumneavoastră, spuneţi medicului dumneavoastră fără a lua Leponex.
Dacă credeţi că sunteţi alergic la Leponex (clozapină), adresaţi-vă medicului dumneavoastră pentru recomandări înainte de a lua Leponex.
Atenţionări şi precauţii
Aveţi grijă deosebită când luaţi Leponex:
• Dacă aţi avut un accident vascular cerebral, boli de inima sau antecedente familiale de conductibilitate anormală a inimii numită “prelungirea intervalului QT"
• Dacă suferiţi de mărirea prostatei, convulsii, glaucom
(o afecţiune în care presiunea lichidului din interiorul ochilor este, în general, prea mare), diabet zaharat sau orice altă afecţiune gravă.
• Dacă oricare dintre aceste situaţii este aplicabilă pentru dumneavoastră, comunicaţi medicului dumneavoastră înainte să luaţi Leponex.
• Consultaţi imediat medicul dumneavoastră la primul semn de o răceală, gripă, febră, dureri în gât, sau orice altă infecţie. Leponex poate reduce numărul de globule albe din sânge şi să conducă la o sensibilitate mai mare la infecţii. Medicul dumneavoastră poate verifica numărul de celule din sânge şi să ia măsuri suplimentare, dacă este necesar.
• Consultaţi imediat medicul dumneavoastră dacă apar bătăi rapide şi neregulate ale inimii, care persistă în stare de repaus, eventual însoţite de scurtarea respiraţiei şi umflarea tălpilor sau a picioarelor. Aceste efecte pot să apară în special la începutul tratamentului şi medicul dumneavoastră trebuie să ia măsuri suplimentare.
• în timp ce luaţi Leponex este posibil să apară vertij sau leşin, mai ales la începutul tratamentului. Acest lucru se datorează căderii tensiunii arteriale.
La utilizarea Leponex au fost raportate atacuri de cord, care ar putea duce la deces.
• Leponex poate provoca somnolenţă şi imobilizare la pat pentru o durată prelungită, care în combinaţie cu creşterea în greutate, poate duce la formarea cheagurilor de sânge
la unii pacienţi.
Deoarece Leponex poate cauza convulsii, somnolenţă, scăderea tensiunii arteriale la ridicarea în picioare, instabilitate motorie şi senzorială, pot surveni căderi, consecutiv fracturi şi alte traumatisme.
Dacă prezentaţi oricare dintre aceste simptome, spuneţi imediat medicului dumneavoastră.
Copii şi adolescenţi
Nu se recomandă utilizarea'Leponex la copii şi adolescenţi.
Sarcina şi alăptarea
înainte de a utiliza Leponex comunicaţi medicului dumneavoastră sau farmacistului dacă sunteţi gravidă sau credeţi că aţi putea fi gravidă. Medicul dumneavoastră va discuta cu dumneavoastră beneficiile şi riscurile potenţiale ale utilizării acestui medicament în timpul sarcinii.
Comunicaţi imediat medicului dumneavoastră dacă rămâneţi gravidă în timpul tratamentului cu Leponex. Nou-născuţi de la mame care iau medicamente antipsihotice în al treilea trimestru de sarcină pot avea un risc de a dezvolta rigiditatea membrelor, tremor, agitaţie, rigiditate musculară, slăbiciune musculară, somnolenţă, respiraţie scurtă şi superficială şi tulburări de alimentaţie după naştere. în unele cazuri, aceste simptome pot fi auto-limitante, în alte cazuri, copii pot necesita îngrijire intensiva în unitatea de terapie intensivă sau spitalizare.
Comunicaţi medicului dumneavoastră sau farmacistului dacă alăptaţi. Clozapină, substanţa activă din Leponex, se poate elimina în laptele matern şi poate afecta copilul dumneavoastră. Nu trebuie să alăptaţi în timpul tratamentului cu Leponex.
Femeile de vârstă fertilă şi contracepţie
La unele femei care iau unele medicamente antipsihotice ciclurile menstruale sunt neregulate sau chiar lipsesc. Dacă sunteţi femeie şi aţi fost afectată în acest mod, menstruaţia poate reveni atunci când medicaţia dumneavoastră este schimbată cu Leponex. în aceste condiţii, trebuie să vă asiguraţi că utilizaţi o metodă sigură de contracepţie.
Conducerea vehiculelor şi folosirea utilajelor
Leponex poate provoca somnolenţă, în special la începutul tratamentului. Prin urmare, se recomandă să evitaţi conducerea vehiculelor sau folosirea utilajelor până când v-aţi obişnuit cu medicamentul şi somnolenţă va dispărea.
3. Cum să luaţi Leponex
Urmaţi cu atenţie instrucţiunile medicului dumneavoastră. Nu depăşiţi doza recomandată.
Cât de mult Leponex trebuie să luaţi
Medicul dumneavoastră vă va spune exact câte comprimate de Leponex să luaţi şi cât de des trebuie să le luaţi.
• Tratamentul schizofreniei sau tulburărilor schizoafective la persoanele care altfel ar încerca să se sinucidă
Tratamentul, de obicei, este iniţiat cu o jumătate de comprimat 25 mg (12,5 mg), o dată sau de două ori în prima zi. Medicul dumneavoastră va creşte treptat doza, până când va stabili doza ideală pentru dumneavoastră.
Tratamentul va continua cu o doză zilnică de Leponex între 300 şi 450 mg. Doza zilnică, de obicei, se va lua în doze divizate, unele dintre el« fiind luate în dimineaţa şi unele la culcare. Unele persoane pot necesita doze de până la maxim 900 mg pe zi.
• Tratamentul tulburărilor de gândire, emoţionale şi de comportament la pacienţii cu boala Parkinson
Tratamentul este, de obicei, iniţiat cu o jumătate de comprimat 25 mg (12,5 mg) seara, iar apoi doza va fi crescută gradat, până când se stabileşte doza ideală pentru dumneavoastră Tratamentul va continua cu o doză zilnică de Leponex între 25 mg şi 37,5 mg, şi va fi, de obicei, administrată ca doză unică în fiecare seară.
Unele persoane pot necesita doze de până la 50 mg pe zi. în cazuri excepţionale, medicul dumneavoastră vă poate prescrie o doză mai mare, fără a depăşi 100 mg pe zi.
Tensiunea arterială va fi măsurat în timpul primelor săptămâni de tratament.
Când să luaţi Leponex
Utilizarea Leponex în la aceiaşi oră în fiecare zi vă va ajuta să vă amintiţi când să luaţi medicamentul.
Cum să luaţi Leponex
Luaţi comprimatele Leponex pe cal orală.
Comprimatele cu incizi pot fi divizate în două părţi egale (formularea poate să difere în unele ţări).
Cât timp să luaţi Leponex
Continuaţi să luaţi Leponex aşa cum v-a indicat medicul dumneavoastră.
Dacă aveţi întrebări despre cât timp să luaţi Leponex, discutaţi cu medicul dumneavoastră sau farmacistul.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului.
0
În stoc
Indicaţii terapeutice
Tratamentul epilepsiei, în monoterapie sau în asociere cu alt tratament antiepileptic:
- convulsii generalizate clonice, tonice, tonico-clonice, absenţe, convulsii mioclonice, atonice şi
sindrom Lennox-Gastaut;
- convulsii parţiale cu sau fără generalizare secundară.
Tratamentul episoadelor maniacale din tulburarea afectivă bipolară, atunci când tratamentul cu litiu
este contraindicat sau nu este tolerat. Continuarea tratamentului după episodul maniacal poate fi luată
în considerare la pacienţii care au răspuns la tratamentul cu valproat în episodul maniacal acut.
Doze şi mod de administrare
Doza zilnică trebuie stabilită în funcţie de vârstă, greutate şi tolerabilitate, pentru fiecare pacient în
parte.
Comprimatele de Depakine Chrono sunt divizibile, dar nu trebuie mestecate sau zdrobite.
Având în vedere procesul de eliberare prelungită și natura excipienților din formula medicamentului,
matricea inertă nu este absorbită în tractul digestiv; ea este eliminată în fecale după ce substanțele
active au fost eliberate.
Eficacitatea terapeutică este obţinută, de obicei, la concentraţii plasmatice între 40-100 mg/l (300-700
mol/l). Concentraţia plasmatică optimă variază interindividual şi, probabil, intraindividual, la diferite
momente.
La pacienţii care nu utilizează alte medicamente antiepileptice, pentru a se atinge doza optimă, este de
preferat ca doza să fie crescută treptat, la intervale de 2-3 zile.Atunci când se trece de la alte medicamente la Depakine Chrono sau când acesta este introdus ca
tratament suplimentar, înlocuirea/introducerea trebuie să se facă progresiv, astfel încât doza optimă să
fie atinsă în momentul în care doza medicamentului utilizat anterior se micşorează şi se întrerupe.
Atunci când se trece de la Depakine comprimate la Depakine Chrono, trebuie păstrată aceeaşi doză
zilnică.
Atunci când este necesară, asocierea unui alt medicament antiepileptic trebuie să se facă treptat.
Doze
Doza iniţială este de obicei de 10-15 mg valproat de sodiu/kg şi zi, care pentru majoritatea pacienţilor
(60-100 kg) corespunde la 2-5 comprimate cu eliberare prelungită Depakine Chrono 300 mg. Doza
trebuie crescută progresiv până la nivelul optim şi trebuie divizată în 1-2 prize zilnice. Contraindicaţii
- Hipersensibilitate la substanţa activă sau la oricare dintre excipienţii enumeraţi la pct. 6.1.
- Hepatită acută sau cronică
- Pacienţi cu antecedente personale sau heredocolaterale de hepatită severă, în special de hepatită. de etiologie medicamentoasă
- Porfirie hepatică
- Pacienţi diagnosticaţi cu tulburări mitocondriale cauzate de mutaţii la nivelul genei nucleare
care codifică enzima mitocondrială polimerază γ (POLG), de exemplu pacienţi cu sindrom
Alpers-Huttenlocher, precum şi la copiii cu vârsta sub doi ani suspectaţi a avea o tulburare
asociată POLG (vezi pct. 4.4)
- Pacienţi diagnosticaţi cu tulburări ale ciclului ureei (vezi pct. 4.4).
https://bit.ly/3hFYjqu
Tratamentul epilepsiei, în monoterapie sau în asociere cu alt tratament antiepileptic:
- convulsii generalizate clonice, tonice, tonico-clonice, absenţe, convulsii mioclonice, atonice şi
sindrom Lennox-Gastaut;
- convulsii parţiale cu sau fără generalizare secundară.
Tratamentul episoadelor maniacale din tulburarea afectivă bipolară, atunci când tratamentul cu litiu
este contraindicat sau nu este tolerat. Continuarea tratamentului după episodul maniacal poate fi luată
în considerare la pacienţii care au răspuns la tratamentul cu valproat în episodul maniacal acut.
Doze şi mod de administrare
Doza zilnică trebuie stabilită în funcţie de vârstă, greutate şi tolerabilitate, pentru fiecare pacient în
parte.
Comprimatele de Depakine Chrono sunt divizibile, dar nu trebuie mestecate sau zdrobite.
Având în vedere procesul de eliberare prelungită și natura excipienților din formula medicamentului,
matricea inertă nu este absorbită în tractul digestiv; ea este eliminată în fecale după ce substanțele
active au fost eliberate.
Eficacitatea terapeutică este obţinută, de obicei, la concentraţii plasmatice între 40-100 mg/l (300-700
mol/l). Concentraţia plasmatică optimă variază interindividual şi, probabil, intraindividual, la diferite
momente.
La pacienţii care nu utilizează alte medicamente antiepileptice, pentru a se atinge doza optimă, este de
preferat ca doza să fie crescută treptat, la intervale de 2-3 zile.Atunci când se trece de la alte medicamente la Depakine Chrono sau când acesta este introdus ca
tratament suplimentar, înlocuirea/introducerea trebuie să se facă progresiv, astfel încât doza optimă să
fie atinsă în momentul în care doza medicamentului utilizat anterior se micşorează şi se întrerupe.
Atunci când se trece de la Depakine comprimate la Depakine Chrono, trebuie păstrată aceeaşi doză
zilnică.
Atunci când este necesară, asocierea unui alt medicament antiepileptic trebuie să se facă treptat.
Doze
Doza iniţială este de obicei de 10-15 mg valproat de sodiu/kg şi zi, care pentru majoritatea pacienţilor
(60-100 kg) corespunde la 2-5 comprimate cu eliberare prelungită Depakine Chrono 300 mg. Doza
trebuie crescută progresiv până la nivelul optim şi trebuie divizată în 1-2 prize zilnice. Contraindicaţii
- Hipersensibilitate la substanţa activă sau la oricare dintre excipienţii enumeraţi la pct. 6.1.
- Hepatită acută sau cronică
- Pacienţi cu antecedente personale sau heredocolaterale de hepatită severă, în special de hepatită. de etiologie medicamentoasă
- Porfirie hepatică
- Pacienţi diagnosticaţi cu tulburări mitocondriale cauzate de mutaţii la nivelul genei nucleare
care codifică enzima mitocondrială polimerază γ (POLG), de exemplu pacienţi cu sindrom
Alpers-Huttenlocher, precum şi la copiii cu vârsta sub doi ani suspectaţi a avea o tulburare
asociată POLG (vezi pct. 4.4)
- Pacienţi diagnosticaţi cu tulburări ale ciclului ureei (vezi pct. 4.4).
https://bit.ly/3hFYjqu
0
În stoc
DESCRIEREA PRODUSULUI
1. Ce este Magnelek şi pentru ce se utilizează
Magnelek pulbere pentru soluție orală este un medicament ce conține ca substanțe active citratul de magneziu și clorhidratul de piridoxină și este utilizat pentru prevenirea și tratamentul deficitului de magneziu din organism.
Asocierea unor dintre următoarele simptome pot indica un deficit de magneziu:
- nervozitate, iritabilitate, anxietate ușoară, oboseală trecătoare, tulburări minore ale somnului;
- simptome de anxietate, cum ar fi crampe gastrointestinale sau palpitații cardiace (atunci cînd nu există afecțiuni ale inimii);
- crampe musculare, senzație de furnicături.
Administrarea de magneziu poate duce la ameliorarea acestor simptome.
2. Ce trebuie să ştiţi înainte să luaţi Magnelek
Nu luaţi Magnelek dacă:
- dacă sunteţi alergic (hipersensibil) la citrat de magneziu, clorhidrat de piridoxină sau la oricare dintre celelalte componente ale acestui medicament, indicate la punctul 6;
- dacă aveţi insuficienţă renală severă (afectare a funcţiei rinichilor);
- asociere cu levodopa Magnelek este contraindicat la copiii cu vîrsta pînă la 6 ani.
Atenţionări şi precauţii
Înainte să utilizaţi acest medicament, adresaţi-vă medicului dumneavoastră sau farmacistului:
- dacă aveți deficit sever de magneziu în organism;
- dacă aveți insuficiență renală moderată;
- în cazul asocierii deficitului de calciu, se recomandă, ca primă măsură, în majoritatea cazurilor, corectarea deficitului de magneziu, înainte de a începe administrarea de calciu;
- dacă aveți intoleranță la fructoză, sindrom de malabsorbție a glucozei și galactozei sau insuficiență de zaharază-izomaltază;
- dacă aveți ulcer gastric și duodenal;
- dacă aveți boală cardiacă ischemică;
- dacă aveți afecțiuni hepatice severe;
Dacă nu sunteţi sigur în oricare dintre situaţiile enumerate mai sus, discutaţi cu medicul dumneavoastră sau cu farmacistul înainte să luați Magnelek.
Magnelek împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă luaţi, aţi luat recent sau s-ar putea să luaţi orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
&În special, informaţi medicul dumneavoastră sau farmacistul dacă luaţi: - medicamente care conţin fosfaţi sau săruri de calciu, deoarece scad absorbţia intestinală a magneziului;
- tetracicline (medicamente pentru tratamentul unor infecţii). Medicamentele care conţin magneziu, fier sau fluoruri reduc absorbția tetraciclinelor administrate pe cale orală. De aceea, se recomandă administrarea acestora la un interval de cel puţin 2 ore faţă de tetracicline;
- levodopa (medicament pentru tratamentul bolii Parkinson) deoarece acţiunea levodopei este inhibată de către piridoxină;
Dacă nu sunteţi sigur că vă aflaţi în oricare dintre situaţiile enumerate, discutaţi cu medicul dumneavoastră sau cu farmacistul înainte să luați Magnelek.
Magnelek împreună cu alimente, băuturi şi alcool
Magnelek poate fi administrat cu sau fără alimente.
Sarcina, alăptarea şi fertilitatea
Adresaţi-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament. Spuneţi medicului dumneavoastră dacă sunteţi însărcinată, încercaţi să rămîneţi însărcinată sau dacă alăptaţi.
Medicul poate recomanda administrarea acestui medicament în timpul sarcinii numai dacă este necesar. Dacă constatați ca sunteți însărcinată în timpul utilizării acestui medicament, adresaţi-vă medicului dumneavoastră.
Fiecare dintre componentele medicamentului, magneziul şi vitamina B6, în mod individual, sunt considerate compatibile cu alăptarea. Avînd în vedere existenţa unor date limitate privind doza zilnică maximă de vitamina B6 administrată în timpul alăptării, se recomandă administrarea unei doze maxime de 20 mg vitamina B6 pe zi la femeile care alăptează.
Conducerea vehiculelor şi folosirea utilajelor
Magnelek nu influenţează asupra capacitatea de a conduce vehicule şi de a folosi utilaje.
3. Cum să luaţi Magnelek
Luaţi întotdeauna Magnelek pulbere pentru soluție orală exact aşa cum este descris în acest prospect dacă medicul dumneavoastră nu va recomandat altfel. Trebuie să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Conținutul plicului trebuie dizolvat complet într-un pahar cu apă la temperatura camerei și se bea imediat după preparare.
Adulți: cîte 3-4 plicuri pe zi, divizate în 2-3 prize, administrate în timpul meselor.
Copiii cu vîrsta mai mare de 6 ani (greutate corporală de aproximativ 20 kg): reeșind din calculul 10-30 mg/kg/zi (0,4-1,2 mmol/kg/zi) sau 2-4 plicuri pe zi, divizate în 2-3 prize, administrate în timpul meselor.
Durata tratamentului este de obicei de 1 lună. Tratamentul trebuie întrerupt imediat după normalizarea concentrației sanguine a magneziului.
Dacă luaţi mai mult Magnelek decît trebuie
Supradozajul cu magneziu pe cale orală nu este, în general, urmat de reacţii toxice, dacă rinichii funcţionează normal. Totuşi, în cazul unei insuficienţe renale, este posibil să apară intoxicaţia cu magneziu. Următoarele simptome pot să apară în cazul administrării unei cantităţi mai mari decît doza recomandată: scăderea tensiunii arteriale, greaţă, vărsături, înroşirea trecătoare a feţei şi gîtului, sete, deprimarea sistemului nervos central (somnolenţă, confuzie), slăbiciune musculară, diminuarea reflexelor, modificări pe electrocardiogramă, deprimarea respiraţiei, aritmii cardiace, comă, stop cardiac şi paralizie respiratorie, sindrom anuric (incapacitatea rinichiului de a produce urină).
Dacă uitaţi să luaţi Magnelek
Dacă uitaţi să luaţi medicamentul sau aţi luat o doză mai mică decît cea recomandată nu luaţi o doză dublă pentru a compensa doza uitată; aşteptaţi momentul stabilit pentru administrarea urmatoarei doze şi continuaţi tratamentul aşa cum v-a prescris medicul dumneavoastră. Dacă aveți orice întrebări suplimentare cu privire la acest medicament, adresați-vă medicului dumneavoastră sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, Magnelek poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacții adverse rare (pot afecta pînă la 1 din 1000 persoane): reacții cutanate, reacții alergice, dureri abdominale, diaree.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului.
1. Ce este Magnelek şi pentru ce se utilizează
Magnelek pulbere pentru soluție orală este un medicament ce conține ca substanțe active citratul de magneziu și clorhidratul de piridoxină și este utilizat pentru prevenirea și tratamentul deficitului de magneziu din organism.
Asocierea unor dintre următoarele simptome pot indica un deficit de magneziu:
- nervozitate, iritabilitate, anxietate ușoară, oboseală trecătoare, tulburări minore ale somnului;
- simptome de anxietate, cum ar fi crampe gastrointestinale sau palpitații cardiace (atunci cînd nu există afecțiuni ale inimii);
- crampe musculare, senzație de furnicături.
Administrarea de magneziu poate duce la ameliorarea acestor simptome.
2. Ce trebuie să ştiţi înainte să luaţi Magnelek
Nu luaţi Magnelek dacă:
- dacă sunteţi alergic (hipersensibil) la citrat de magneziu, clorhidrat de piridoxină sau la oricare dintre celelalte componente ale acestui medicament, indicate la punctul 6;
- dacă aveţi insuficienţă renală severă (afectare a funcţiei rinichilor);
- asociere cu levodopa Magnelek este contraindicat la copiii cu vîrsta pînă la 6 ani.
Atenţionări şi precauţii
Înainte să utilizaţi acest medicament, adresaţi-vă medicului dumneavoastră sau farmacistului:
- dacă aveți deficit sever de magneziu în organism;
- dacă aveți insuficiență renală moderată;
- în cazul asocierii deficitului de calciu, se recomandă, ca primă măsură, în majoritatea cazurilor, corectarea deficitului de magneziu, înainte de a începe administrarea de calciu;
- dacă aveți intoleranță la fructoză, sindrom de malabsorbție a glucozei și galactozei sau insuficiență de zaharază-izomaltază;
- dacă aveți ulcer gastric și duodenal;
- dacă aveți boală cardiacă ischemică;
- dacă aveți afecțiuni hepatice severe;
Dacă nu sunteţi sigur în oricare dintre situaţiile enumerate mai sus, discutaţi cu medicul dumneavoastră sau cu farmacistul înainte să luați Magnelek.
Magnelek împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă luaţi, aţi luat recent sau s-ar putea să luaţi orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
&În special, informaţi medicul dumneavoastră sau farmacistul dacă luaţi: - medicamente care conţin fosfaţi sau săruri de calciu, deoarece scad absorbţia intestinală a magneziului;
- tetracicline (medicamente pentru tratamentul unor infecţii). Medicamentele care conţin magneziu, fier sau fluoruri reduc absorbția tetraciclinelor administrate pe cale orală. De aceea, se recomandă administrarea acestora la un interval de cel puţin 2 ore faţă de tetracicline;
- levodopa (medicament pentru tratamentul bolii Parkinson) deoarece acţiunea levodopei este inhibată de către piridoxină;
Dacă nu sunteţi sigur că vă aflaţi în oricare dintre situaţiile enumerate, discutaţi cu medicul dumneavoastră sau cu farmacistul înainte să luați Magnelek.
Magnelek împreună cu alimente, băuturi şi alcool
Magnelek poate fi administrat cu sau fără alimente.
Sarcina, alăptarea şi fertilitatea
Adresaţi-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament. Spuneţi medicului dumneavoastră dacă sunteţi însărcinată, încercaţi să rămîneţi însărcinată sau dacă alăptaţi.
Medicul poate recomanda administrarea acestui medicament în timpul sarcinii numai dacă este necesar. Dacă constatați ca sunteți însărcinată în timpul utilizării acestui medicament, adresaţi-vă medicului dumneavoastră.
Fiecare dintre componentele medicamentului, magneziul şi vitamina B6, în mod individual, sunt considerate compatibile cu alăptarea. Avînd în vedere existenţa unor date limitate privind doza zilnică maximă de vitamina B6 administrată în timpul alăptării, se recomandă administrarea unei doze maxime de 20 mg vitamina B6 pe zi la femeile care alăptează.
Conducerea vehiculelor şi folosirea utilajelor
Magnelek nu influenţează asupra capacitatea de a conduce vehicule şi de a folosi utilaje.
3. Cum să luaţi Magnelek
Luaţi întotdeauna Magnelek pulbere pentru soluție orală exact aşa cum este descris în acest prospect dacă medicul dumneavoastră nu va recomandat altfel. Trebuie să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Conținutul plicului trebuie dizolvat complet într-un pahar cu apă la temperatura camerei și se bea imediat după preparare.
Adulți: cîte 3-4 plicuri pe zi, divizate în 2-3 prize, administrate în timpul meselor.
Copiii cu vîrsta mai mare de 6 ani (greutate corporală de aproximativ 20 kg): reeșind din calculul 10-30 mg/kg/zi (0,4-1,2 mmol/kg/zi) sau 2-4 plicuri pe zi, divizate în 2-3 prize, administrate în timpul meselor.
Durata tratamentului este de obicei de 1 lună. Tratamentul trebuie întrerupt imediat după normalizarea concentrației sanguine a magneziului.
Dacă luaţi mai mult Magnelek decît trebuie
Supradozajul cu magneziu pe cale orală nu este, în general, urmat de reacţii toxice, dacă rinichii funcţionează normal. Totuşi, în cazul unei insuficienţe renale, este posibil să apară intoxicaţia cu magneziu. Următoarele simptome pot să apară în cazul administrării unei cantităţi mai mari decît doza recomandată: scăderea tensiunii arteriale, greaţă, vărsături, înroşirea trecătoare a feţei şi gîtului, sete, deprimarea sistemului nervos central (somnolenţă, confuzie), slăbiciune musculară, diminuarea reflexelor, modificări pe electrocardiogramă, deprimarea respiraţiei, aritmii cardiace, comă, stop cardiac şi paralizie respiratorie, sindrom anuric (incapacitatea rinichiului de a produce urină).
Dacă uitaţi să luaţi Magnelek
Dacă uitaţi să luaţi medicamentul sau aţi luat o doză mai mică decît cea recomandată nu luaţi o doză dublă pentru a compensa doza uitată; aşteptaţi momentul stabilit pentru administrarea urmatoarei doze şi continuaţi tratamentul aşa cum v-a prescris medicul dumneavoastră. Dacă aveți orice întrebări suplimentare cu privire la acest medicament, adresați-vă medicului dumneavoastră sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, Magnelek poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacții adverse rare (pot afecta pînă la 1 din 1000 persoane): reacții cutanate, reacții alergice, dureri abdominale, diaree.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului.
0
În stoc
Ce este Galara si pentru ce se utilizează
Galara aparţine unui grup de medicamente utilizate pentru a trata epilepsia,
durerea neuropată şi tulburarea anxioasă generalizată (TAG) la adulţi.
Epilepsie: Galara este utilizată pentru tratamentul anumitor forme de epilepsie la
adulţi (crize epileptice parţiale, cu sau fără generalizare secundară). Medicul
dumneavoastră vă va prescrie Galara pentru a vă ajuta în tratarea epilepsiei atunci
cînd tratamentul obişnuit nu mai controlează boala. Trebuie să luaţi Galara în
asociere cu tratamentul obişnuit. Galara nu este recomandată pentru a fi folosită
singură, dar întotdeauna trebuie utilizată în asociere cu alte medicamente
antiepileptice.
Tulburare anxioasă generalizată: Galara este utilizată pentru tratarea tulburării
anxioase generalizate (TAG). Simptomele TAG sunt stare de anxietate prelungită
excesiv şi îngrijorare dificil de controlat. De asemenea, TAG poate cauza nelinişte,
surescitare sau nervozitate, stare de oboseală, dificultăţi sau pierdere a capacităţii
de concentrare a atenţiei, iritabilitate, tensiune musculară sau tulburări de somn.
Aceste manifestări se deosebesc de stresul şi grijile vieţii cotidiene. Cum să luaţi Galara
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi
sigur.
Medicul va stabili care este doza potrivită pentru dumneavoastră.
Galara se administrează numai pe cale orală.
Durere neuropată periferică şi centrală, epilepsie sau tulburare anxioasă
generalizată
- Luaţi numărul de capsule prescrise de medicul dumneavoastră.
- Doza, care a fost adaptată pentru dumneavoastră şi în funcţie de afecţiunea pe
care o aveţi, va fi, în general, cuprinsă între 150 mg şi 600 mg în fiecare zi.
- Medicul dumneavoastră vă va spune să luaţi Galara fie de două, fie de trei ori pe
zi. Pentru regimul cu două administrări pe zi, luaţi Galara o dată dimineaţa şi o dată
seara, cam în aceleaşi momente ale zilei. Pentru regimul cu trei administrări pe zi,
luaţi Galara o dată dimineaţa, o dată după-amiaza şi o dată seara, cam în aceleaşi
momente ale zilei.
Dacă aveţi impresia că efectul medicamentului Galara este prea puternic sau prea
slab, spuneţi medicului dumneavoastră sau farmacistului.
Dacă sunteţi o persoană în vîrstă (peste 65 ani), trebuie să luaţi Galara cum este
prezentat mai sus, cu excepţia cazului în care aveţi boli ale rinichilor.
Medicul dumneavoastră vă poate prescrie o schemă diferită de administrare şi/sau
doze diferite dacă aveţi boli ale rinichilor.
Înghiţiţi capsulele întregi, cu apă.
Continuaţi să luaţi Galara pe toată durata recomandată de medicul dumneavoastră.
Galara aparţine unui grup de medicamente utilizate pentru a trata epilepsia,
durerea neuropată şi tulburarea anxioasă generalizată (TAG) la adulţi.
Epilepsie: Galara este utilizată pentru tratamentul anumitor forme de epilepsie la
adulţi (crize epileptice parţiale, cu sau fără generalizare secundară). Medicul
dumneavoastră vă va prescrie Galara pentru a vă ajuta în tratarea epilepsiei atunci
cînd tratamentul obişnuit nu mai controlează boala. Trebuie să luaţi Galara în
asociere cu tratamentul obişnuit. Galara nu este recomandată pentru a fi folosită
singură, dar întotdeauna trebuie utilizată în asociere cu alte medicamente
antiepileptice.
Tulburare anxioasă generalizată: Galara este utilizată pentru tratarea tulburării
anxioase generalizate (TAG). Simptomele TAG sunt stare de anxietate prelungită
excesiv şi îngrijorare dificil de controlat. De asemenea, TAG poate cauza nelinişte,
surescitare sau nervozitate, stare de oboseală, dificultăţi sau pierdere a capacităţii
de concentrare a atenţiei, iritabilitate, tensiune musculară sau tulburări de somn.
Aceste manifestări se deosebesc de stresul şi grijile vieţii cotidiene. Cum să luaţi Galara
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi
sigur.
Medicul va stabili care este doza potrivită pentru dumneavoastră.
Galara se administrează numai pe cale orală.
Durere neuropată periferică şi centrală, epilepsie sau tulburare anxioasă
generalizată
- Luaţi numărul de capsule prescrise de medicul dumneavoastră.
- Doza, care a fost adaptată pentru dumneavoastră şi în funcţie de afecţiunea pe
care o aveţi, va fi, în general, cuprinsă între 150 mg şi 600 mg în fiecare zi.
- Medicul dumneavoastră vă va spune să luaţi Galara fie de două, fie de trei ori pe
zi. Pentru regimul cu două administrări pe zi, luaţi Galara o dată dimineaţa şi o dată
seara, cam în aceleaşi momente ale zilei. Pentru regimul cu trei administrări pe zi,
luaţi Galara o dată dimineaţa, o dată după-amiaza şi o dată seara, cam în aceleaşi
momente ale zilei.
Dacă aveţi impresia că efectul medicamentului Galara este prea puternic sau prea
slab, spuneţi medicului dumneavoastră sau farmacistului.
Dacă sunteţi o persoană în vîrstă (peste 65 ani), trebuie să luaţi Galara cum este
prezentat mai sus, cu excepţia cazului în care aveţi boli ale rinichilor.
Medicul dumneavoastră vă poate prescrie o schemă diferită de administrare şi/sau
doze diferite dacă aveţi boli ale rinichilor.
Înghiţiţi capsulele întregi, cu apă.
Continuaţi să luaţi Galara pe toată durata recomandată de medicul dumneavoastră.
0
În stoc
CE ESTE LOSIRAM ŞI PENTRU CE SE UTILIZEAZĂ
Losiram conţine escitalopram ca substanţă activă. Losiram aparţine unui grup de
medicamente antidepresive denumit inhibitori selectivi ai recaptării serotoninei
(ISRS). Aceste medicamente acţionează asupra sistemului serotoninergic din creier
prin creşterea concentraţiei de serotonină. Tulburările de la nivelul sistemului
serotoninergic sunt considerate un factor important în instalarea depresiei şi
afecţiunilor înrudite.
Losiram conţine escitalopram şi este utilizat în tratamentul depresiei (episoade majore
de depresie) şi tulburărilor de anxietate (cum sunt tulburările de panică cu sau fără
agorafobie, tulburările de anxietate socială, tulburările de anxietate generalizată şi
tulburările obsesiv-compulsive).
Ar putea dura cîteva săptămîni pînă se va ameliora starea pacientului. Continuaţi să
luaţi Losiram, chiar dacă este nevoie de ceva timp până veţi simţi o ameliorare a stării
dumneavoastră.
În caz când nu vă simţiţi mai bine sau dacă vă simţiţi rău trebuie să discutaţi cu un
medic. CUM SĂ LUAŢI LOSIRAM
Utilizaţi întotdeauna Losiram exact aşa cum v-a spus medicul dumneavoastră. Trebuie
să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur
asupra modului de administrare.
Adulţi
Depresie
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Doza poate fi crescută de către medicul dumneavoastră până la maximum 20
mg pe zi.
Tulburări de panică
Doza iniţială de Losiram este de 5 mg pe zi, administrată într-o singură priză, în prima
săptămână, înainte de a creşte doza la 10 mg pe zi. Doza poate fi crescută ulterior de
către medicul dumneavoastră până la maximum 20 mg pe zi.
Tulburări de anxietate socială
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Medicul dumneavoastră poate fie să scadă doza la 5 mg pe zi, fie să o crească
până la maximum 20 mg pe zi, în funcţie de cum răspundeţi la medicament.
Tulburări de anxietate generalizată
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Doza poate fi crescută de medicul dumneavoastră la maximum 20 mg pe zi.
Tulburări obsesiv-compulsive
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Doza poate fi crescută de medicul dumneavoastră la maximum 20 mg pe zi.
Pacienţi vârstnici (cu vârsta peste 65 ani)
Doza uzuală de iniţiere a tratanetului cu Losiram este de 5 mg pe zi, administrată întro singură priză. Doza poate fi crescută de medicul dumneavoastră la 10 mg pe zi.
Copii şi adolescenţi (cu vârsta sub 18 ani)
De regulă, Losiram nu trebuie administrat copiilor şi adolescenţilor. Pentru informaţii
suplimentare vă rugăm să vedeţi punctul 2 „Înainte să luaţi Losiram”.
Puteţi lua Losiram cu sau fără alimente. Înghiţiţi comprimatul cu puţină apă. Nu le
mestecaţi, că gustul este amar.
Dacă este necesar, puteţi împărţi comprimatele prin plasarea lor pe o suprafaţă plană
cu partea cu incizie orientată în sus. Comprimatul pot fi apoi stricat apăsând în jos pe
fiecare capăt al comprimatei, folosind ambele degete arătătoare.
Durata tratamentului
Pot fi necesare câteva săptămâni înainte de a începe să vă simţiţi mai bine. Continuaţi
să luaţi Losiram chiar dacă trece un timp până ce veţi simţi ameliorarea stării
dumneavoastră.
Nu modificaţi doza medicamentului dumneavoastră fără a vorbi în prealabil cu medicul
dumneavoas-tră.
Continuaţi să luaţi Losiram atât timp cât v-a recomandat medicul dumneavoastră.
Dacă veţi întrerupe tratamentul prea devreme, simptomele pot reveni. Se recomandă
ca tratamentul să fie continuat o perioadă de cel puţin 6 luni după ce vă simţiţi din
nou mai bine. REACŢII ADVERSE POSIBILE
Ca şi toate medicamentele, Losiram, poate provoca reacţii adverse, cu toate că nu
apar la toate persoanele.
De obicei, reacţiile adverse dispar după câteva săptămâni de tratament. Vă rugăm să
reţineţi că unele din reacţii pot fi, de asemenea, simptome ale bolii dumneavoastră şi,
ca urmare, ele se vor ameliora când veţi începe să vă simţiţi mai bine. https://bit.ly/3wGFacn
Losiram conţine escitalopram ca substanţă activă. Losiram aparţine unui grup de
medicamente antidepresive denumit inhibitori selectivi ai recaptării serotoninei
(ISRS). Aceste medicamente acţionează asupra sistemului serotoninergic din creier
prin creşterea concentraţiei de serotonină. Tulburările de la nivelul sistemului
serotoninergic sunt considerate un factor important în instalarea depresiei şi
afecţiunilor înrudite.
Losiram conţine escitalopram şi este utilizat în tratamentul depresiei (episoade majore
de depresie) şi tulburărilor de anxietate (cum sunt tulburările de panică cu sau fără
agorafobie, tulburările de anxietate socială, tulburările de anxietate generalizată şi
tulburările obsesiv-compulsive).
Ar putea dura cîteva săptămîni pînă se va ameliora starea pacientului. Continuaţi să
luaţi Losiram, chiar dacă este nevoie de ceva timp până veţi simţi o ameliorare a stării
dumneavoastră.
În caz când nu vă simţiţi mai bine sau dacă vă simţiţi rău trebuie să discutaţi cu un
medic. CUM SĂ LUAŢI LOSIRAM
Utilizaţi întotdeauna Losiram exact aşa cum v-a spus medicul dumneavoastră. Trebuie
să discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur
asupra modului de administrare.
Adulţi
Depresie
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Doza poate fi crescută de către medicul dumneavoastră până la maximum 20
mg pe zi.
Tulburări de panică
Doza iniţială de Losiram este de 5 mg pe zi, administrată într-o singură priză, în prima
săptămână, înainte de a creşte doza la 10 mg pe zi. Doza poate fi crescută ulterior de
către medicul dumneavoastră până la maximum 20 mg pe zi.
Tulburări de anxietate socială
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Medicul dumneavoastră poate fie să scadă doza la 5 mg pe zi, fie să o crească
până la maximum 20 mg pe zi, în funcţie de cum răspundeţi la medicament.
Tulburări de anxietate generalizată
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Doza poate fi crescută de medicul dumneavoastră la maximum 20 mg pe zi.
Tulburări obsesiv-compulsive
Doza de Losiram recomandată uzual este de 10 mg pe zi, administrată într-o singură
priză. Doza poate fi crescută de medicul dumneavoastră la maximum 20 mg pe zi.
Pacienţi vârstnici (cu vârsta peste 65 ani)
Doza uzuală de iniţiere a tratanetului cu Losiram este de 5 mg pe zi, administrată întro singură priză. Doza poate fi crescută de medicul dumneavoastră la 10 mg pe zi.
Copii şi adolescenţi (cu vârsta sub 18 ani)
De regulă, Losiram nu trebuie administrat copiilor şi adolescenţilor. Pentru informaţii
suplimentare vă rugăm să vedeţi punctul 2 „Înainte să luaţi Losiram”.
Puteţi lua Losiram cu sau fără alimente. Înghiţiţi comprimatul cu puţină apă. Nu le
mestecaţi, că gustul este amar.
Dacă este necesar, puteţi împărţi comprimatele prin plasarea lor pe o suprafaţă plană
cu partea cu incizie orientată în sus. Comprimatul pot fi apoi stricat apăsând în jos pe
fiecare capăt al comprimatei, folosind ambele degete arătătoare.
Durata tratamentului
Pot fi necesare câteva săptămâni înainte de a începe să vă simţiţi mai bine. Continuaţi
să luaţi Losiram chiar dacă trece un timp până ce veţi simţi ameliorarea stării
dumneavoastră.
Nu modificaţi doza medicamentului dumneavoastră fără a vorbi în prealabil cu medicul
dumneavoas-tră.
Continuaţi să luaţi Losiram atât timp cât v-a recomandat medicul dumneavoastră.
Dacă veţi întrerupe tratamentul prea devreme, simptomele pot reveni. Se recomandă
ca tratamentul să fie continuat o perioadă de cel puţin 6 luni după ce vă simţiţi din
nou mai bine. REACŢII ADVERSE POSIBILE
Ca şi toate medicamentele, Losiram, poate provoca reacţii adverse, cu toate că nu
apar la toate persoanele.
De obicei, reacţiile adverse dispar după câteva săptămâni de tratament. Vă rugăm să
reţineţi că unele din reacţii pot fi, de asemenea, simptome ale bolii dumneavoastră şi,
ca urmare, ele se vor ameliora când veţi începe să vă simţiţi mai bine. https://bit.ly/3wGFacn
0
În stoc
Ce este Ronocit și pentru ce se utilizează
Ronocitul este un preparat utilizat în:
-Faza
acută
ictusului
ischemic
sechelele
neurologice
parte
tratamentului copmplex).
-Traumatism cranio-cerebral şi sechelele lui neurologice.
-Perioada de recuperare în urma ictusului ischemic și celui hemoragic.
-Tulburările neurologice (cognitive, senzitive şi motorii) cauzate de afecţiuni
cerebrale vasculare şi degenerative. Cum să luaţi Ronocit
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul, dacă nu
sunteţi sigur.
Adulți:
Doza
recomandată
constituie
500-2000
mg/zi
funcţie
severitatea
simptomelor.
Preparatul se administrează intramuscular, intravenos lent (în decurs de 3-5
minute, în dependență de doza introdusă) sau perfuzie intravenoasă (40-60
picături/minut).
Faza acută a ictusului ischemic și traumatism cranio-cerebral:
Se recomandă 1000 mg de 2 ori în zi nu mai puțin de 6 săptămîni. Este posibilă
înlocuirea soluției injectabile de Ronocit cu comprimate de Ronocit după 3-5 zile
de la începerea tratamentului cu condiția că nu sunt dificultăți de înghițire.
Perioada de reabilitare după faza acută a ictusului ischemic şi sechelele lui
neurologice (ca parte a tratamentului copmplex), traumatismul cranio-cerebral,
tulburările neurologice (cognitive, senzitive şi motorii) cauzate de afecţiuni
cerebrale vasculare şi degenerative:
Se recomandă 500-2000 mg în zi. Doza și durata tratamentului se indică în
funcție de severitatea maladiei. De admite de asemenea administrarea formelor
orale de Ronocit.
Vârstnici:
Nu este necesară ajustarea dozei la această categorie de pacienţi.
Copii și adolescenți
Experienţa de administrare la copii este limitată; prin urmare preparatul la copii
se va administra dacă beneficiul terapeutic scontat depăşeşte riscul posibil.
Luaţi întotdeauna Ronocit exact aşa cum v-a spus medicul dumneavoastră sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu
sunteţi sigur. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu
toate că nu apar la toate persoanele.
De regulă, citicolina este bine tolerată de organism chiar dacă este administrată
în doze mari și pe o perioadă de timp îndelungată. Uneori, însă poate cauza
hipotensiune arterială, dureri de cap, insomnie, frisoane, dispnee, greață, vomă,
erupții cutanate.
Ronocitul este un preparat utilizat în:
-Faza
acută
ictusului
ischemic
sechelele
neurologice
parte
tratamentului copmplex).
-Traumatism cranio-cerebral şi sechelele lui neurologice.
-Perioada de recuperare în urma ictusului ischemic și celui hemoragic.
-Tulburările neurologice (cognitive, senzitive şi motorii) cauzate de afecţiuni
cerebrale vasculare şi degenerative. Cum să luaţi Ronocit
Utilizaţi întotdeauna acest medicament exact aşa cum v-a spus medicul sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul, dacă nu
sunteţi sigur.
Adulți:
Doza
recomandată
constituie
500-2000
mg/zi
funcţie
severitatea
simptomelor.
Preparatul se administrează intramuscular, intravenos lent (în decurs de 3-5
minute, în dependență de doza introdusă) sau perfuzie intravenoasă (40-60
picături/minut).
Faza acută a ictusului ischemic și traumatism cranio-cerebral:
Se recomandă 1000 mg de 2 ori în zi nu mai puțin de 6 săptămîni. Este posibilă
înlocuirea soluției injectabile de Ronocit cu comprimate de Ronocit după 3-5 zile
de la începerea tratamentului cu condiția că nu sunt dificultăți de înghițire.
Perioada de reabilitare după faza acută a ictusului ischemic şi sechelele lui
neurologice (ca parte a tratamentului copmplex), traumatismul cranio-cerebral,
tulburările neurologice (cognitive, senzitive şi motorii) cauzate de afecţiuni
cerebrale vasculare şi degenerative:
Se recomandă 500-2000 mg în zi. Doza și durata tratamentului se indică în
funcție de severitatea maladiei. De admite de asemenea administrarea formelor
orale de Ronocit.
Vârstnici:
Nu este necesară ajustarea dozei la această categorie de pacienţi.
Copii și adolescenți
Experienţa de administrare la copii este limitată; prin urmare preparatul la copii
se va administra dacă beneficiul terapeutic scontat depăşeşte riscul posibil.
Luaţi întotdeauna Ronocit exact aşa cum v-a spus medicul dumneavoastră sau
farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu
sunteţi sigur. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu
toate că nu apar la toate persoanele.
De regulă, citicolina este bine tolerată de organism chiar dacă este administrată
în doze mari și pe o perioadă de timp îndelungată. Uneori, însă poate cauza
hipotensiune arterială, dureri de cap, insomnie, frisoane, dispnee, greață, vomă,
erupții cutanate.
0
În stoc
1. Ce este Ketilept comprimate filmate şi pentru ce se utilizează
Numele medicamentului prescris pentru dumneavoastră este Ketilept. Substanţa activă pe care o conţine este quetiapina. Aceasta aparţine unui grup de medicamente numite antipsihotice. Ketilept poate fi utilizat pentru tratarea mai multor afecţiuni cum sunt:
• Depresie bipolară: când vă simţiţi trist. Puteţi observa că vă simţiţi deprimat, vinovat, fără energie, fără poftă de mâncare sau că nu puteţi dormi.
• Manie: când vă puteţi simţi foarte excitat, având o stare de plutire, agitat, entuziasmat sau hiperactiv sau puteţi avea tulburări de judecată incluzând stare agresivă sau distructivă.
• Schizofrenie: când puteţi auzi sau simţi lucruri care nu sunt reale, crede lucruri care nu sunt adevărate sau vă puteţi simţi neobişnuit de suspicios, anxios, confuz, vinovat, tensionat sau deprimat.
Medicul dumneavoastră poate continua să vă prescrie Ketilept chiar şi atunci când vă simţiţi mai bine cu scopul de a preîntâmpina reapariţia simptomelor maladiei dumneavoastră.
Poate fi util să vă adresaţi unei rude sau unui prieten apropiat, căruia să-i spuneţi că aveţi aceste simptome şi pe care să-l rugaţi să citească acest prospect. În acelaşi timp, îl puteţi ruga să vă spună dacă nu consideră că simptomele dumneavoastră s-au agravat sau dacă îl îngrijorează vreo modificare apărută în comportamentul dumneavoastră.
Dacă aveţi întrebări cu privire la efectul medicamentului Ketilept comprimate filmate, sau pentru ce scop a fost prescris dumneavoastră, discutaţi cu medicul dumneavoastră.
2. Ce trebuie să ştiţi înainte să utilizaţi Ketilept comprimate filmate
Nu utilizaţi Ketilept comprimate filmate:
• dacă sunteţi alergic la quetiapină sau la oricare dintre celelalte componente ale acestui medicament (enumerate la pct. 6).
• dacă utilizaţi sau aţi utilizat recent următoarele preparate:
o inhibitori ai proteazei HIV, pentru tratamentul infecțiilor cu SIDA,
o preparate, care conțin azoli, de exemplu ketoconazol (pentru tratamentul infecțiilor fungice)
o eritromicină, claritromicină (antibiotice pentru infecții)
o nefazodonă (un medicament pentru tratamentul depresiei).
Nu utilizaţi Ketilept dacă oricare dintre cele de mai sus se aplică în cazul dumneavoastră. Dacă nu sunteţi sigur, discutaţi cu medicul dumneavoastră sau farmacistul înainte de a utiliza Ketilept.
Atenţionări şi precauţii
Înainte să utilizaţi Ketilept comprimate filmate, adresaţi-vă medicului dumneavoastră sau farmacistului dacă:
• dumneavoastră sau cineva din familia dumneavoastră prezintă sau a avut în antecedente boli de inimă, de exemplu creşterea frecventă a ritmului inimii, tulburare cunoscută ca prelungirea intervalului QT, sau dacă luaţi orice medicament care poate să aibă efect asupra ritmul inimii dumneavoastră;
• aveţi tensiune arterială scăzută;
• aţi avut un accident vascular cerebral, mai ales dacă sunteţi în vârstă;
• dumneavoastră sau cineva din familia dumneavoastră prezintă în antecedente apariţia trombozei (formarea cheagurilor de sânge în vase), sau luaţi medicamente care pot fi asociate cu formarea cheagurilor de sânge în vase;
• aveţi boli de ficat;
• aţi avut vreodată o criză epileptică;
• dacă aveţi febră, respiraţie frecventă, transpiraţii în exces, modificarea stării de conştienţă, rigiditatea muşchilor (vezi pct. 4 “sindrom neuroleptic malign“);
• aveţi diabet zaharat sau prezentaţi risc de a face diabet zaharat (diabet zaharat în familia dumneavoastră sau creşterea nivelului plasmatic de glucoză în timpul sarcinii). În acest caz, medicul dumneavoastră vă poate verifica valorile de zahăr din sânge în timp ce luaţi comprimatele Ketilept;
• aveţi pancreatită (inflamare a pancreasului) sau prezentaţi factori de risc de pancreatită, de exemplu pietre la vezica biliară sau creşterea concentraţiilor trigliceridelor (un anumit tip de lipide al sângelui dumneavoastră);
• ştii că aţi avut în trecut valori scăzute de globule albe în sânge (care se poate sau nu să fi fost cauzate de alte medicamente);
• sunteţi o persoană în vârstă cu demenţă (tulburarea funcţiilor creierului). Dacă sunteţi, Ketilept nu trebuie luat deoarece grupul de medicamente la care aparţine Ketilept pot creşte riscul de accident vascular cerebral, sau în unele cazuri apare riscul de deces la persoanele în vârstă cu demenţă.
• aţi avut vreodată încetare momentană a respiraţiei în timpul somnului normal (apnee de somn) şi dacă luaţi medicamente care inhibă activitatea creierului (deprimante);
• aţi avut sau aveţi imposibilitatea de a goli complet vezica urinară (retenţie urinară), dacă aveţi prostată mărită, obstrucţie intestinală sau creşterea presiunii intraoculare. Aceste condiţii sunt de obicei cauzate de medicamente, numite „anticolinergice“. Aceste medicamente influenţează funcţia celulelor nervoase pentru a trata anumite boli.
Dacă vă internaţi în spital este important să anunţaţi personalul medical că utilizaţi tratament cu Ketilept.
Spuneţi imediat medicului dumneavoastră dacă după utilizarea Ketilept aveţi:
• O asociere de febră, rigiditate musculară severă, transpiraţii sau un grad scăzut de conştienţă (o afecţiune numită “sindrom neuroleptic malign”). Poate fi necesar tratament medical imediat.
• Mişcări necontrolate, în special ale feţei sau limbii.
• Ameţeli sau senzaţie severă de somn. Acest lucru poate creşte riscul de producere a leziunilor accidentale (căderi) la pacienţii vârstnici.
• Convulsii
• O erecţie prelungită şi dureroasă (priapism)
Aceste modificări pot fi datorate acestui tip de medicament.
Spuneți medicului dumneavoastră cât de repede se poate dacă în timpul utilizării Ketilept aveţi:
• Febră, simptome asemănătoare gripei, inflamare a gâtului, sau alte infecţii, acest lucru putându-se datora numărului foarte scăzut de celule albe în sânge, situaţie care poate determina întreruperea Ketilept şi/sau a tratamentului administrat.
• Constipaţie însoţită de dureri abdominale persistente, sau constipaţie care nu răspunde la tratament, acest lucru putând determina un blocaj grav la nivelul intestinului.
Gânduri de sinucidere şi agravarea stării dumneavoastră de depresie
Depresia şi/ sau tulburările de anxietate de care suferiţi vă pot provoca uneori idei de auto-vătămare. Acestea se pot accentua la începerea tratamentului cu antidepresive, deoarece acţiunea tuturor acestor medicamente se produce în timp, de obicei în aproximativ două săptămâni şi câteodată şi mai mult.
Sunteţi mai predispus spre astfel de idei:
• dacă aţi avut anterior gânduri de sinucidere sau auto-vătămare;
• dacă sunteţi adult tânăr. Informaţiile rezultate din studiile clinice arată existenţa unui risc crescut de comportament legat de sinucidere la adulţii cu vârstă mai mică de 25 de ani, care suferă de o afecţiune psihică.
În cazul în care aveţi gânduri de auto-vătămare sau sinucidere, contactaţi-vă imediat medicul sau adresaţi-vă fără întârziere unui spital.
Poate fi util să vă adresaţi unei rude sau unui prieten apropiat, căruia să-i spuneţi că vă simţiţi deprimat sau că suferiţi de o tulburare de anxietate şi pe care să-l rugaţi să citească acest prospect. În acelaşi timp, puteţi ruga persoana respectivă să vă spună dacă nu consideră că starea dumneavoastră s-a agravat sau dacă o îngrijorează vreo modificare apărută în comportamentul dumneavoastră.
Creştere în greutate
Creşterea în greutate a fost observată la pacienţii care iau Ketilept. Dumneavoastră şi medicul dumneavoastră trebuie să verificaţi greutatea dumneavoastră în mod regulat.
Copii şi adolescenţi cu vârsta sub 18 ani
La copii şi adolescenţi nu a fost determinată siguranţa şi eficacitatea preparatului Ketilept. Ketilept nu este recomandat copiilor şi adolescenţilor cu vârsta sub 18 ani.
Ketilept împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă utilizaţi, aţi utilizat recent sau s-ar putea să utilizaţi orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
Nu utilizaţi Ketilept dacă luaţi oricare dintre următoarele medicamente:
• Unele medicamente pentru HIV,
• Medicamente cu structură azolică (pentru infecţii fungice),
• Eritromicină sau claritromicină (pentru infecţii),
• Nefazodonă (pentru depresie).
Spuneţi medicului dumneavoastră dacă utilizaţi oricare dintre următoarele medicamente:
• Medicamente pentru epilepsie (ca fenitoină sau carbamazepină)
• Medicamente pentru tensiune arterială mare
• Barbiturice (pentru tratamentul tulburărilor de somn)
• Tioridazină sau Litiu (alte medicamente antipsihotice)
• Medicamente care influenţează modul în care bate inima dumneavoastră, de exemplu
medicamente care determină dezechilibre electrolitice (concentraţii scăzute de potasiu sau magneziu) cum sunt diureticele (pastile utilizate pentru eliminarea excesului de apă din corp) sau anumite antibiotice (medicamente pentru tratarea infecţiilor)
• Medicamente care pot determina constipaţie
• medicamente, numite „anticolinergice“. Aceste medicamente influenţează funcţia sistemului nervos cu scopul pentru a trata anumite boli
Înainte de a înceta să luaţi orice medicament, vă rugăm să discutaţi cu medicul dumneavoastră.
Influenţa preparatului Ketilept asupra testelor de laborator
Dacă aveţi nevoie să faceţi teste de urină, luând quetiapina pot apărea rezultate fals-pozitive pentru metadonă sau anumite medicamente pentru depresie denumite antidepresive triciclice (ADTC), atunci când sunt folosite unele metode de testare, chiar dacă nu aţi luat metadonă sau ADTC. Dacă se întâmplă acest lucru, poate fi efectuat un test mai specific.
Utilizarea Ketilept cu alimente, băuturi şi alcool
Puteţi lua Ketilept înainte sau în timpul meselor.
Fiţi atent cât alcool consumaţi. Acest lucru se datorează faptului că efectele asociate ale alcoolului şi Ketilept pot să determine somnolenţă.
Nu consumaţi suc de grepfruit în timp ce utilizaţi Ketilept. Poate modifica modul de acţiune al medicamentului.
Sarcina şi alăptarea
Dacă sunteţi gravidă sau alăptaţi, credeţi că aţi putea fi gravidă sau intenţionaţi să rămâneţi gravidă, adresaţi-vă medicului sau farmacistului pentru recomandări înainte de a lua acest medicament.
Sarcina
Nu trebuie să luaţi Ketilept în timpul sarcinii, dacă nu aţi discutat cu medicul asupra acestui lucru. Următoarele simptome pot să apară la sugari născuţi din mame care au utilizat Ketilept în cursul celui de-al treilea trimestru de sarcină (ultimele trei luni de sarcină): tremurături, rigiditate musculară şi/sau slăbiciune musculară, somnolenţă, agitaţie, tulburări respiratorii şi dificultăţi de alimentaţie. În cazul în care copilul dumneavoastră prezintă oricare dintre aceste simptome, trebuie să vă adresaţi medicului.
Alăptarea
Ketilept nu trebuie utilizat în timpul alăptării.
Înainte de a lua orice medicament consultaţi medicul dumneavoastră.
Conducerea vehiculelor şi folosirea utilajelor
În timpul tratamentului cu Ketilept pot să apară somnolenţă. Nu conduceţi sau folosiţi utilaje până când nu ştiţi cum vă afectează acest medicament.
Ketilept comprimate filmate conţine lactoză.
În caz de intoleranţă la lactoză trebuie luat în considerare faptul că fiecare comprimat filmat de Ketilept de 25 mg, 100 mg, 150 mg, 200 mg şi 300 mg conţine 4,42 mg, 17,05 mg, 25,47 mg, 34,1 mg, şi 50,94 mg de lactoză.
Dacă medicul dumneavoastră v-a atenţionat că aveţi intoleranţă la unele categorii de glucide, vă rugăm să-l întrebaţi înainte de a lua acest medicament.
3. Cum să luaţi Ketilept
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră sau farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Modul de administrare a preparatului Ketilept se va determina de medic. Medicul dumneavoastră va decide cu privire la doza de start şi pe care o poate creşte treptat. Pentru fiecare indicaţie există scheme terapeutice diferite.
Doza de întreţinere (doza zilnică) va depinde de boala şi de nevoile dumneavoastră dar de obicei va fi între 150 mg şi 800 mg pe zi.
Modul de utilizare
• Veţi utiliza comprimatele o singură dată pe zi, la culcare, sau de două ori pe zi, în funcţie de boala dumneavoastră.
• Înghiţiţi comprimatele întregi, cu un pahar plin cu apă.
• Puteţi să utilizaţi comprimatele dumneavoastră cu sau fără mâncare
• Nu beţi suc de grapefruit în timp ce utilizaţi Ketilept. Poate influenţa modul de acţiune al medicamentului.
• Nu întrerupeţi utilizarea comprimatelor chiar dacă vă simţiţi mai bine, până când medicul dumneavoastră nu vă spune acest lucru.
Copii şi adolescenţi
Preparatul Ketilept nu trebuie administrat la copii şi adolescenţi cu vârsta sub 18 ani.
Dacă luaţi mai mult Ketilept comprimate filmate decât trebuie
Dacă dumneavoastră aţi luat mai multe comprimate Ketilept decât v-a fost indicat, adresaţi-vă imediat la medic sau la cel mai apropiat spital. Luaţi acest prospect şi comprimatele rămase pentru a arăta medicului.
În general, simptomele raportate în caz de supradozaj sunt: somnolenţă, ameţeli, bătăi rapide ale inimii.
Dacă uitaţi să luaţi Ketilept comprimate filmate
Dacă aţi uitat să luaţi o doză, luaţi doza respectivă imediat ce vă amintiţi. Nu luaţi doza omisă cu puţin timp înainte sau în acelaşi timp cu doza următoare. Apoi continuaţi tratamentul aşa cum v-a fost prescris de către medicul dumneavoastră.
Nu luaţi o doză dublă pentru a compensa doza uitată.
Dacă încetaţi să utilizaţi Ketilept comprimate filmate
Nu întrerupeţi tratamentul cu Ketilept decât dacă medicul vă va spune să o faceţi, chiar dacă vă simţiţi mai bine.
Dacă întrerupeţi brusc tratamentul cu Ketilept puteţi manifesta simptome ca greaţă, vărsături, insomnie, ameţeli, dureri de cap, diaree sau iritabilitate; pot reveni simptomele bolii iniţiale. Medicul vă poate indica scăderea treptată a dozelor înainte de a întrerupe tratamentul.
Dacă aveţi orice întrebări suplimentare cu privire la acest medicament, adresaţi-vă medicului dumneavoastră sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacţii adverse foarte frecvente (pot afecta mai mult de 1 din 10 persoane):
• Ameţeli (pot duce la prăbuşire), dureri de cap, gură uscată
• Stare de somnolenţă (poate să dispară în timp dacă continuaţi să utilizaţi Ketilept) (poate duce la căderi)
• Creștere în greutate
• Simptome de întrerupere (simptome care apar la întreruperea tratamentului cu Ketilept) includ senzaţia de rău (greaţă), stare de rău (vărsături), imposibilitatea de a dormi (insomnie), ameţeli, dureri de cap, diaree şi iritabilitate. Este recomandată întreruperea treptată pe o perioadă de cel puţin 1-2 săptămâni
• Mişcări musculare anormale. Acestea includ o dificultate în a începe mişcarea musculară, tremurături, agitaţie sau rigiditate musculară neînsoţită de durere.
• Modificări ale valorilor anumitor tipuri de grăsimi (trigliceride şi colesterol total).
Reacţii adverse frecvente (pot afecta până la 1 din 10 persoane):
• Bătăi rapide ale inimii
• Senzaţie că inima bate puternic, repede sau neregulat
• Constipaţie, senzaţie de stomac deranjat (indigestie)
• Stare de slăbiciune ameţel
• Umflare a mâinilor şi picioarelor
• Scăderea tensiunii arteriale când vă ridicaţi în picioare. Aceasta poate să vă dea ameţeli sau leşin (poate duce la căderi)
• Creşterea concentraţiei de zahăr din sânge
• Vedere înceţoşată,
• Vise anormale şi coşmaruri
• Senzaţie accentuată de foame
• Iritabilitate
• Tulburări ale vorbirii şi limbajului
• Gânduri de sinucidere şi înrăutăţirea stării dumneavoastră de depresie. Contactaţi imediat medicul dumneavoastră sau mergeţi imediat la cel mai apropiat spital!
• Scurtarea respiraţiei
• Vărsături (mai ales la vârstnici)
• Febră
• Modificări ale cantităţii de hormoni tiroidieni în sânge
• Scăderea numărului anumitor tipuri de celule din sânge
• Creşterea concentraţiei de enzime ale ficatului în sânge
• Creşterea cantităţii hormonului prolactină în sânge. În cazuri rare, creşterea concentraţiei hormonului prolactină ar putea determina următoarele:
o Umflarea sânilor şi secreţie neaşteptată de lapte la bărbaţi şi femei
o Menstruaţie neregulată la femei
Reacţii adverse mai puţin frecvente (pot afecta până la 1 din 100 de persoane):
• Convulsii
• Reacţii alergice care pot include apariţia de noduli (vânătăi), umflarea pielii şi a zonei din jurul gurii
• Senzaţie neplăcută în picioare (numită şi sindromul picioarelor neliniştite)
• Dificultăţi la înghiţire
• Mişcări care nu pot fi controlate, în special ale feţei sau limbii
• Disfuncţii sexuale
• Diabet zaharat
• Modificări ale activităţii electrice ale inimii evidenţiate prin ECG (prelungirea intervalului QT)
• Bătăi mai rare ale inimii care pot să apară la începutul tratamentului şi care pot fi asociate cu o tensiune arterială mică şi leşin
• Dificultăţi la urinare
• Leşin (poate determina căderi)
• Nas înfundat
• Scăderea cantităţii de celule roşii din sânge
• Scăderea cantităţii de sodiu din sânge.
• Agravarea diabetului zaharat preexistent
Reacţii adverse rare (pot afecta până la 1 din 1000 de persoane):
• O asociere de temperatură mare (febră), transpiraţii, rigiditate musculară, stare marcată de slăbiciune sau leşin (o afecţiune numită “sindrom neuroleptic malign”)
• Îngălbenirea pielii şi a albului ochilor (icter)
• Inflamarea ficatului (hepatită)
• O erecţie de lungă durată şi dureroasă (priapism)
• Umflarea sânilor şi secreţie lactată neaşteptată ( galactoree ) la bărbaţi şi femei
• Tulburări menstruale
• Cheaguri de sânge în special în venele de la nivelul picioarelor (simptomele includ umflături, durere şi roşeaţă la nivelul picioarelor); aceste cheaguri de sânge se pot deplasa prin vasele de sânge până la plămâni unde pot determina simptome ca durere în piept şi dificultate la respiraţie. Dacă observaţi oricare din aceste simptome adresaţi-vă imediat medicului.
• Mers, vorbit, mâncat sau alte activităţi în timpul somnului
• Scăderea temperaturii corpului (hipotermie)
• Inflamarea pancreasului (care determină dureri puternice în abdomen şi în spate)
• O stare (numită ”sindrom metabolic”) în care puteţi prezenta o asociere a 3 sau mai multe simptome din următoarele: o creştere a cantităţii de grăsimi din jurul abdomenului, o scădere a valorilor ”colesterolului bun” (HDL-C), o creştere a concentraţiei unor anumite categorii de grăsimi din sânge numite trigliceride, tensiune arterială mare şi creşterea concentraţiei de zahăr din sângele dumneavoastră
• O asociere de febră, simptome asemănătoare gripei, umflarea gâtului sau alte infecţii cu scăderea pronunţată a numărului de celule albe din sânge, o stare numită agranulocitoză.
• Obstrucţie intestinală.
• Creşterea concentraţiei de creatin fosfokinază în sânge (o substanţă din muşchi).
Reacţii adverse foarte rare (pot afecta până la 1 din 10000 de persoane):
• Erupţii trecătoare pe piele grave, băşici sau pete roşii pe piele
• O reacţie alergică severă (numită anafilaxie) care poate determina dificultate la respiraţie sau şoc
• Umflarea rapidă a pielii, mai ales în jurul ochilor, buzelor şi gâtului (angioedem)
• Apariţia severă de vezicule la nivelul pielii, gurii, ochilor şi organelor genitale (sindrom Stevens-Johnson)
• Secreţia neadecvată a hormonului care controlează volumul de urină.
• Deteriorarea fibrelor musculare i durere în muşchi (rabdomioliză)
Reacţii adverse cu frecvenţă necunoscută (care nu poate fi estimată din datele disponibile)
• Erupţie trecătoare pe piele cu pete roşii neregulate (eritem multiform)
• Reacţii alergice grave care apar brusc cu simptome cum sunt febră şi vezicule pe piele
şi descuamare a pielii (necroliză epidermică toxică)
• Simptome de întrerupere a tratamentului la noi născuţii a căror mame au utilizat Ketilept în timpul sarcinii.
Clasa de medicamente din care face parte Ketilept, poate să determine tulburări ale frecvenţei bătăilor inimii ce pot fi grave sau chiar să evolueze spre deces.
Unele reacţii adverse pot fi constatate numai la analizele de sânge. Acestea includ:
• creşterea cantităţii unor grăsimi din sânge (trigliceride şi colesterolul total)
• creşterea cantităţii de zahăr din sânge,
• modificarea nivelului de hormoni tiroidieni din sânge,
• creşterea concentraţiei enzimelor ficatului,
• scăderea numărului unor tipuri de celule din sânge (precum celule albe şi roşii),
• creşterea cantităţii de creatin fosfokinază (o substanţă din muşchi),
• scăderea cantităţii de sodiu din sânge
• creşterea concentraţiei hormonului prolactină în sânge. Creşterea concentraţiei hormonului prolactină poate avea, în cazuri rare, următoarele consecinţe:
o La bărbaţi şi femei umflarea sânilor şi secreţie lactată neaşteptată.
o La femei să apară menstruaţii neregulate.
De aceea, este posibil ca medicul dumneavoastră să vă ceară să faceţi o analiză a sângelui din când în când.
Reacţii adverse la copii şi adolescenţi
Reacţiile adverse care pot apărea la adulţi pot să apară, de asemenea, la copii şi adolescenţi. Următoarele reacţii adverse au fost observate mai frecvent la copii şi adolescenţi sau nu au fost observate la adulţi:
Reacţii adverse foarte frecvente (pot afecta mai mult de 1 din 10 persoane) :
• Creşterea cantităţii din sânge a hormonului numit prolactină. Creşterea concentraţiei hormonului prolactină poate duce în rare cazuri la următoarele:
- mărirea volumului sânilor şi secreţie neaşteptată de lapte la băieţi şi fete
- absenţa ciclului menstrual sau ciclu menstrual neregulat la fete
• Creşterea poftei de mâncare
• Vărsături
• Mişcări anormale ale muşchilor. Acestea includ dificultăţi la punerea muşchilor în mişcare, tremurături, stare de nelinişte sau rigiditate musculară fără durere
• Creşterea tensiunii arteriale.
Reacţii adverse frecvente (pot afecta până la 1 din 10 persoane):
• Stare de slăbiciune, leşin (poate duce la căderi)
• Nas înfundat.
• Iritabilitate.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect. De asemenea, puteţi raporta reacţiile adverse direct prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul Agenţiei Medicamentului şi Dispozitivelor Medicale: www.amed.md sau e-mail:[email protected]
Raportând reacţiile adverse, puteţi contribui la furnizarea de informaţii suplimentare privind siguranţa acestui medicament.
5. Cum se păstrează Ketilept
A se păstra la temperaturi sub 25°C.
Nu lăsaţi acest medicament la vederea şi îndemâna copiilor. Perioada de valabilitate este indicată pe ambalaj.
Nu utilizaţi acest medicament după data de expirare înscrisă pe ambalaj. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncaţi niciun medicament pe calea apei sau a reziduurilor menajere. Întrebaţi farmacistul cum să aruncaţi medicamentele pe care nu le mai folosiţi. Aceste măsuri vor ajuta la protejarea mediului.
6. Conţinutul ambalajului şi alte informaţii Ce conţine Ketilept comprimate filmate Substanţa activă
Fiecare comprimat filmat conţine quetiapină 25 mg, 100 mg, 150 mg, 200 mg şi 300 mg (sub formă de fumarat de quetiapină 28,78 mg, 115,13 mg, 172,70 mg, 230,26 mg şi 345,40 mg, corespunzător).
Celelalte componente sunt: celuloză microcristalină, lactoză monohidrat, carboximetilamidon de sodiu (tip A), povidonă, stearat de magneziu, dioxid de siliciu coloidal anhidru;
Film:
Opadry II White 33G28523: hipromeloză, dioxid de titan (E 171), lactoză monohidrat, macrogol 3350,
triacetină (comprimate filmate 25 mg, 100 mg, 300 mg).
Opadry II White 33G28523 şi Opadry II Pink 33G24283: hipromeloză, dioxid de titan (E 171), lactoză monohidrat, macrogol 3350, triacetină, oxid roşu de fer (E 172), oxid galben de fer (E 172) (comprimate filmate 150 mg, 200 mg).
Cum arată Ketilept comprimate filmate şi conţinutul ambalajului
Comprimate filmate
Ketilept 25 mg
Comprimate filmate rotunde, biconvexe, de culoare albă sau aproape albă, marcate cu litera stilizată "E" pe o parte şi numărul "201" pe altă parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 100 mg
Comprimate filmate rotunde, biconvexe, de culoare albă sau aproape albă, marcate cu litera stilizată "E" şi numărul "202" pe o parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 150 mg
Comprimate filmate rotunde, biconvexe, de culoare roz, marcate cu litera stilizată "E" şi numărul "203" pe o parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 200 mg
Comprimate filmate rotunde, biconvexe, de culoare roz-închis, marcate cu litera stilizată "E" şi numărul "204" pe o parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 300 mg
Comprimate filmate rotunde, biconvexe, de culoare albă sau aproape albă, marcate cu litera stilizată "E" şi numărul "205" pe o parte a comprimatului, fără miros sau aproape fără miros.
Conţinutul ambalajului
Câte 10 comprimate filmate în blistere din PVC-PVdC/Al. Câte 3 sau 6 blistere împreună cu prospectul pentru pacient în cutie de carton.
Deţinătorul certificatului de înregistrare şi fabricantul
Deţinătorul certificatului de înregistrare
Egis Pharmaceuticals PLC
H-1106 Budapesta, Keresztúri út 30-38. Ungaria
Fabricantul
Egis Pharmaceuticals PLC
H-1165 Budapesta, Bökényföldi út 118-120. Ungaria
Numele medicamentului prescris pentru dumneavoastră este Ketilept. Substanţa activă pe care o conţine este quetiapina. Aceasta aparţine unui grup de medicamente numite antipsihotice. Ketilept poate fi utilizat pentru tratarea mai multor afecţiuni cum sunt:
• Depresie bipolară: când vă simţiţi trist. Puteţi observa că vă simţiţi deprimat, vinovat, fără energie, fără poftă de mâncare sau că nu puteţi dormi.
• Manie: când vă puteţi simţi foarte excitat, având o stare de plutire, agitat, entuziasmat sau hiperactiv sau puteţi avea tulburări de judecată incluzând stare agresivă sau distructivă.
• Schizofrenie: când puteţi auzi sau simţi lucruri care nu sunt reale, crede lucruri care nu sunt adevărate sau vă puteţi simţi neobişnuit de suspicios, anxios, confuz, vinovat, tensionat sau deprimat.
Medicul dumneavoastră poate continua să vă prescrie Ketilept chiar şi atunci când vă simţiţi mai bine cu scopul de a preîntâmpina reapariţia simptomelor maladiei dumneavoastră.
Poate fi util să vă adresaţi unei rude sau unui prieten apropiat, căruia să-i spuneţi că aveţi aceste simptome şi pe care să-l rugaţi să citească acest prospect. În acelaşi timp, îl puteţi ruga să vă spună dacă nu consideră că simptomele dumneavoastră s-au agravat sau dacă îl îngrijorează vreo modificare apărută în comportamentul dumneavoastră.
Dacă aveţi întrebări cu privire la efectul medicamentului Ketilept comprimate filmate, sau pentru ce scop a fost prescris dumneavoastră, discutaţi cu medicul dumneavoastră.
2. Ce trebuie să ştiţi înainte să utilizaţi Ketilept comprimate filmate
Nu utilizaţi Ketilept comprimate filmate:
• dacă sunteţi alergic la quetiapină sau la oricare dintre celelalte componente ale acestui medicament (enumerate la pct. 6).
• dacă utilizaţi sau aţi utilizat recent următoarele preparate:
o inhibitori ai proteazei HIV, pentru tratamentul infecțiilor cu SIDA,
o preparate, care conțin azoli, de exemplu ketoconazol (pentru tratamentul infecțiilor fungice)
o eritromicină, claritromicină (antibiotice pentru infecții)
o nefazodonă (un medicament pentru tratamentul depresiei).
Nu utilizaţi Ketilept dacă oricare dintre cele de mai sus se aplică în cazul dumneavoastră. Dacă nu sunteţi sigur, discutaţi cu medicul dumneavoastră sau farmacistul înainte de a utiliza Ketilept.
Atenţionări şi precauţii
Înainte să utilizaţi Ketilept comprimate filmate, adresaţi-vă medicului dumneavoastră sau farmacistului dacă:
• dumneavoastră sau cineva din familia dumneavoastră prezintă sau a avut în antecedente boli de inimă, de exemplu creşterea frecventă a ritmului inimii, tulburare cunoscută ca prelungirea intervalului QT, sau dacă luaţi orice medicament care poate să aibă efect asupra ritmul inimii dumneavoastră;
• aveţi tensiune arterială scăzută;
• aţi avut un accident vascular cerebral, mai ales dacă sunteţi în vârstă;
• dumneavoastră sau cineva din familia dumneavoastră prezintă în antecedente apariţia trombozei (formarea cheagurilor de sânge în vase), sau luaţi medicamente care pot fi asociate cu formarea cheagurilor de sânge în vase;
• aveţi boli de ficat;
• aţi avut vreodată o criză epileptică;
• dacă aveţi febră, respiraţie frecventă, transpiraţii în exces, modificarea stării de conştienţă, rigiditatea muşchilor (vezi pct. 4 “sindrom neuroleptic malign“);
• aveţi diabet zaharat sau prezentaţi risc de a face diabet zaharat (diabet zaharat în familia dumneavoastră sau creşterea nivelului plasmatic de glucoză în timpul sarcinii). În acest caz, medicul dumneavoastră vă poate verifica valorile de zahăr din sânge în timp ce luaţi comprimatele Ketilept;
• aveţi pancreatită (inflamare a pancreasului) sau prezentaţi factori de risc de pancreatită, de exemplu pietre la vezica biliară sau creşterea concentraţiilor trigliceridelor (un anumit tip de lipide al sângelui dumneavoastră);
• ştii că aţi avut în trecut valori scăzute de globule albe în sânge (care se poate sau nu să fi fost cauzate de alte medicamente);
• sunteţi o persoană în vârstă cu demenţă (tulburarea funcţiilor creierului). Dacă sunteţi, Ketilept nu trebuie luat deoarece grupul de medicamente la care aparţine Ketilept pot creşte riscul de accident vascular cerebral, sau în unele cazuri apare riscul de deces la persoanele în vârstă cu demenţă.
• aţi avut vreodată încetare momentană a respiraţiei în timpul somnului normal (apnee de somn) şi dacă luaţi medicamente care inhibă activitatea creierului (deprimante);
• aţi avut sau aveţi imposibilitatea de a goli complet vezica urinară (retenţie urinară), dacă aveţi prostată mărită, obstrucţie intestinală sau creşterea presiunii intraoculare. Aceste condiţii sunt de obicei cauzate de medicamente, numite „anticolinergice“. Aceste medicamente influenţează funcţia celulelor nervoase pentru a trata anumite boli.
Dacă vă internaţi în spital este important să anunţaţi personalul medical că utilizaţi tratament cu Ketilept.
Spuneţi imediat medicului dumneavoastră dacă după utilizarea Ketilept aveţi:
• O asociere de febră, rigiditate musculară severă, transpiraţii sau un grad scăzut de conştienţă (o afecţiune numită “sindrom neuroleptic malign”). Poate fi necesar tratament medical imediat.
• Mişcări necontrolate, în special ale feţei sau limbii.
• Ameţeli sau senzaţie severă de somn. Acest lucru poate creşte riscul de producere a leziunilor accidentale (căderi) la pacienţii vârstnici.
• Convulsii
• O erecţie prelungită şi dureroasă (priapism)
Aceste modificări pot fi datorate acestui tip de medicament.
Spuneți medicului dumneavoastră cât de repede se poate dacă în timpul utilizării Ketilept aveţi:
• Febră, simptome asemănătoare gripei, inflamare a gâtului, sau alte infecţii, acest lucru putându-se datora numărului foarte scăzut de celule albe în sânge, situaţie care poate determina întreruperea Ketilept şi/sau a tratamentului administrat.
• Constipaţie însoţită de dureri abdominale persistente, sau constipaţie care nu răspunde la tratament, acest lucru putând determina un blocaj grav la nivelul intestinului.
Gânduri de sinucidere şi agravarea stării dumneavoastră de depresie
Depresia şi/ sau tulburările de anxietate de care suferiţi vă pot provoca uneori idei de auto-vătămare. Acestea se pot accentua la începerea tratamentului cu antidepresive, deoarece acţiunea tuturor acestor medicamente se produce în timp, de obicei în aproximativ două săptămâni şi câteodată şi mai mult.
Sunteţi mai predispus spre astfel de idei:
• dacă aţi avut anterior gânduri de sinucidere sau auto-vătămare;
• dacă sunteţi adult tânăr. Informaţiile rezultate din studiile clinice arată existenţa unui risc crescut de comportament legat de sinucidere la adulţii cu vârstă mai mică de 25 de ani, care suferă de o afecţiune psihică.
În cazul în care aveţi gânduri de auto-vătămare sau sinucidere, contactaţi-vă imediat medicul sau adresaţi-vă fără întârziere unui spital.
Poate fi util să vă adresaţi unei rude sau unui prieten apropiat, căruia să-i spuneţi că vă simţiţi deprimat sau că suferiţi de o tulburare de anxietate şi pe care să-l rugaţi să citească acest prospect. În acelaşi timp, puteţi ruga persoana respectivă să vă spună dacă nu consideră că starea dumneavoastră s-a agravat sau dacă o îngrijorează vreo modificare apărută în comportamentul dumneavoastră.
Creştere în greutate
Creşterea în greutate a fost observată la pacienţii care iau Ketilept. Dumneavoastră şi medicul dumneavoastră trebuie să verificaţi greutatea dumneavoastră în mod regulat.
Copii şi adolescenţi cu vârsta sub 18 ani
La copii şi adolescenţi nu a fost determinată siguranţa şi eficacitatea preparatului Ketilept. Ketilept nu este recomandat copiilor şi adolescenţilor cu vârsta sub 18 ani.
Ketilept împreună cu alte medicamente
Spuneţi medicului dumneavoastră sau farmacistului dacă utilizaţi, aţi utilizat recent sau s-ar putea să utilizaţi orice alte medicamente, inclusiv dintre cele eliberate fără prescripţie medicală.
Nu utilizaţi Ketilept dacă luaţi oricare dintre următoarele medicamente:
• Unele medicamente pentru HIV,
• Medicamente cu structură azolică (pentru infecţii fungice),
• Eritromicină sau claritromicină (pentru infecţii),
• Nefazodonă (pentru depresie).
Spuneţi medicului dumneavoastră dacă utilizaţi oricare dintre următoarele medicamente:
• Medicamente pentru epilepsie (ca fenitoină sau carbamazepină)
• Medicamente pentru tensiune arterială mare
• Barbiturice (pentru tratamentul tulburărilor de somn)
• Tioridazină sau Litiu (alte medicamente antipsihotice)
• Medicamente care influenţează modul în care bate inima dumneavoastră, de exemplu
medicamente care determină dezechilibre electrolitice (concentraţii scăzute de potasiu sau magneziu) cum sunt diureticele (pastile utilizate pentru eliminarea excesului de apă din corp) sau anumite antibiotice (medicamente pentru tratarea infecţiilor)
• Medicamente care pot determina constipaţie
• medicamente, numite „anticolinergice“. Aceste medicamente influenţează funcţia sistemului nervos cu scopul pentru a trata anumite boli
Înainte de a înceta să luaţi orice medicament, vă rugăm să discutaţi cu medicul dumneavoastră.
Influenţa preparatului Ketilept asupra testelor de laborator
Dacă aveţi nevoie să faceţi teste de urină, luând quetiapina pot apărea rezultate fals-pozitive pentru metadonă sau anumite medicamente pentru depresie denumite antidepresive triciclice (ADTC), atunci când sunt folosite unele metode de testare, chiar dacă nu aţi luat metadonă sau ADTC. Dacă se întâmplă acest lucru, poate fi efectuat un test mai specific.
Utilizarea Ketilept cu alimente, băuturi şi alcool
Puteţi lua Ketilept înainte sau în timpul meselor.
Fiţi atent cât alcool consumaţi. Acest lucru se datorează faptului că efectele asociate ale alcoolului şi Ketilept pot să determine somnolenţă.
Nu consumaţi suc de grepfruit în timp ce utilizaţi Ketilept. Poate modifica modul de acţiune al medicamentului.
Sarcina şi alăptarea
Dacă sunteţi gravidă sau alăptaţi, credeţi că aţi putea fi gravidă sau intenţionaţi să rămâneţi gravidă, adresaţi-vă medicului sau farmacistului pentru recomandări înainte de a lua acest medicament.
Sarcina
Nu trebuie să luaţi Ketilept în timpul sarcinii, dacă nu aţi discutat cu medicul asupra acestui lucru. Următoarele simptome pot să apară la sugari născuţi din mame care au utilizat Ketilept în cursul celui de-al treilea trimestru de sarcină (ultimele trei luni de sarcină): tremurături, rigiditate musculară şi/sau slăbiciune musculară, somnolenţă, agitaţie, tulburări respiratorii şi dificultăţi de alimentaţie. În cazul în care copilul dumneavoastră prezintă oricare dintre aceste simptome, trebuie să vă adresaţi medicului.
Alăptarea
Ketilept nu trebuie utilizat în timpul alăptării.
Înainte de a lua orice medicament consultaţi medicul dumneavoastră.
Conducerea vehiculelor şi folosirea utilajelor
În timpul tratamentului cu Ketilept pot să apară somnolenţă. Nu conduceţi sau folosiţi utilaje până când nu ştiţi cum vă afectează acest medicament.
Ketilept comprimate filmate conţine lactoză.
În caz de intoleranţă la lactoză trebuie luat în considerare faptul că fiecare comprimat filmat de Ketilept de 25 mg, 100 mg, 150 mg, 200 mg şi 300 mg conţine 4,42 mg, 17,05 mg, 25,47 mg, 34,1 mg, şi 50,94 mg de lactoză.
Dacă medicul dumneavoastră v-a atenţionat că aveţi intoleranţă la unele categorii de glucide, vă rugăm să-l întrebaţi înainte de a lua acest medicament.
3. Cum să luaţi Ketilept
Luaţi întotdeauna acest medicament exact aşa cum v-a spus medicul dumneavoastră sau farmacistul. Discutaţi cu medicul dumneavoastră sau cu farmacistul dacă nu sunteţi sigur.
Modul de administrare a preparatului Ketilept se va determina de medic. Medicul dumneavoastră va decide cu privire la doza de start şi pe care o poate creşte treptat. Pentru fiecare indicaţie există scheme terapeutice diferite.
Doza de întreţinere (doza zilnică) va depinde de boala şi de nevoile dumneavoastră dar de obicei va fi între 150 mg şi 800 mg pe zi.
Modul de utilizare
• Veţi utiliza comprimatele o singură dată pe zi, la culcare, sau de două ori pe zi, în funcţie de boala dumneavoastră.
• Înghiţiţi comprimatele întregi, cu un pahar plin cu apă.
• Puteţi să utilizaţi comprimatele dumneavoastră cu sau fără mâncare
• Nu beţi suc de grapefruit în timp ce utilizaţi Ketilept. Poate influenţa modul de acţiune al medicamentului.
• Nu întrerupeţi utilizarea comprimatelor chiar dacă vă simţiţi mai bine, până când medicul dumneavoastră nu vă spune acest lucru.
Copii şi adolescenţi
Preparatul Ketilept nu trebuie administrat la copii şi adolescenţi cu vârsta sub 18 ani.
Dacă luaţi mai mult Ketilept comprimate filmate decât trebuie
Dacă dumneavoastră aţi luat mai multe comprimate Ketilept decât v-a fost indicat, adresaţi-vă imediat la medic sau la cel mai apropiat spital. Luaţi acest prospect şi comprimatele rămase pentru a arăta medicului.
În general, simptomele raportate în caz de supradozaj sunt: somnolenţă, ameţeli, bătăi rapide ale inimii.
Dacă uitaţi să luaţi Ketilept comprimate filmate
Dacă aţi uitat să luaţi o doză, luaţi doza respectivă imediat ce vă amintiţi. Nu luaţi doza omisă cu puţin timp înainte sau în acelaşi timp cu doza următoare. Apoi continuaţi tratamentul aşa cum v-a fost prescris de către medicul dumneavoastră.
Nu luaţi o doză dublă pentru a compensa doza uitată.
Dacă încetaţi să utilizaţi Ketilept comprimate filmate
Nu întrerupeţi tratamentul cu Ketilept decât dacă medicul vă va spune să o faceţi, chiar dacă vă simţiţi mai bine.
Dacă întrerupeţi brusc tratamentul cu Ketilept puteţi manifesta simptome ca greaţă, vărsături, insomnie, ameţeli, dureri de cap, diaree sau iritabilitate; pot reveni simptomele bolii iniţiale. Medicul vă poate indica scăderea treptată a dozelor înainte de a întrerupe tratamentul.
Dacă aveţi orice întrebări suplimentare cu privire la acest medicament, adresaţi-vă medicului dumneavoastră sau farmacistului.
4. Reacţii adverse posibile
Ca toate medicamentele, acest medicament poate provoca reacţii adverse, cu toate că nu apar la toate persoanele.
Reacţii adverse foarte frecvente (pot afecta mai mult de 1 din 10 persoane):
• Ameţeli (pot duce la prăbuşire), dureri de cap, gură uscată
• Stare de somnolenţă (poate să dispară în timp dacă continuaţi să utilizaţi Ketilept) (poate duce la căderi)
• Creștere în greutate
• Simptome de întrerupere (simptome care apar la întreruperea tratamentului cu Ketilept) includ senzaţia de rău (greaţă), stare de rău (vărsături), imposibilitatea de a dormi (insomnie), ameţeli, dureri de cap, diaree şi iritabilitate. Este recomandată întreruperea treptată pe o perioadă de cel puţin 1-2 săptămâni
• Mişcări musculare anormale. Acestea includ o dificultate în a începe mişcarea musculară, tremurături, agitaţie sau rigiditate musculară neînsoţită de durere.
• Modificări ale valorilor anumitor tipuri de grăsimi (trigliceride şi colesterol total).
Reacţii adverse frecvente (pot afecta până la 1 din 10 persoane):
• Bătăi rapide ale inimii
• Senzaţie că inima bate puternic, repede sau neregulat
• Constipaţie, senzaţie de stomac deranjat (indigestie)
• Stare de slăbiciune ameţel
• Umflare a mâinilor şi picioarelor
• Scăderea tensiunii arteriale când vă ridicaţi în picioare. Aceasta poate să vă dea ameţeli sau leşin (poate duce la căderi)
• Creşterea concentraţiei de zahăr din sânge
• Vedere înceţoşată,
• Vise anormale şi coşmaruri
• Senzaţie accentuată de foame
• Iritabilitate
• Tulburări ale vorbirii şi limbajului
• Gânduri de sinucidere şi înrăutăţirea stării dumneavoastră de depresie. Contactaţi imediat medicul dumneavoastră sau mergeţi imediat la cel mai apropiat spital!
• Scurtarea respiraţiei
• Vărsături (mai ales la vârstnici)
• Febră
• Modificări ale cantităţii de hormoni tiroidieni în sânge
• Scăderea numărului anumitor tipuri de celule din sânge
• Creşterea concentraţiei de enzime ale ficatului în sânge
• Creşterea cantităţii hormonului prolactină în sânge. În cazuri rare, creşterea concentraţiei hormonului prolactină ar putea determina următoarele:
o Umflarea sânilor şi secreţie neaşteptată de lapte la bărbaţi şi femei
o Menstruaţie neregulată la femei
Reacţii adverse mai puţin frecvente (pot afecta până la 1 din 100 de persoane):
• Convulsii
• Reacţii alergice care pot include apariţia de noduli (vânătăi), umflarea pielii şi a zonei din jurul gurii
• Senzaţie neplăcută în picioare (numită şi sindromul picioarelor neliniştite)
• Dificultăţi la înghiţire
• Mişcări care nu pot fi controlate, în special ale feţei sau limbii
• Disfuncţii sexuale
• Diabet zaharat
• Modificări ale activităţii electrice ale inimii evidenţiate prin ECG (prelungirea intervalului QT)
• Bătăi mai rare ale inimii care pot să apară la începutul tratamentului şi care pot fi asociate cu o tensiune arterială mică şi leşin
• Dificultăţi la urinare
• Leşin (poate determina căderi)
• Nas înfundat
• Scăderea cantităţii de celule roşii din sânge
• Scăderea cantităţii de sodiu din sânge.
• Agravarea diabetului zaharat preexistent
Reacţii adverse rare (pot afecta până la 1 din 1000 de persoane):
• O asociere de temperatură mare (febră), transpiraţii, rigiditate musculară, stare marcată de slăbiciune sau leşin (o afecţiune numită “sindrom neuroleptic malign”)
• Îngălbenirea pielii şi a albului ochilor (icter)
• Inflamarea ficatului (hepatită)
• O erecţie de lungă durată şi dureroasă (priapism)
• Umflarea sânilor şi secreţie lactată neaşteptată ( galactoree ) la bărbaţi şi femei
• Tulburări menstruale
• Cheaguri de sânge în special în venele de la nivelul picioarelor (simptomele includ umflături, durere şi roşeaţă la nivelul picioarelor); aceste cheaguri de sânge se pot deplasa prin vasele de sânge până la plămâni unde pot determina simptome ca durere în piept şi dificultate la respiraţie. Dacă observaţi oricare din aceste simptome adresaţi-vă imediat medicului.
• Mers, vorbit, mâncat sau alte activităţi în timpul somnului
• Scăderea temperaturii corpului (hipotermie)
• Inflamarea pancreasului (care determină dureri puternice în abdomen şi în spate)
• O stare (numită ”sindrom metabolic”) în care puteţi prezenta o asociere a 3 sau mai multe simptome din următoarele: o creştere a cantităţii de grăsimi din jurul abdomenului, o scădere a valorilor ”colesterolului bun” (HDL-C), o creştere a concentraţiei unor anumite categorii de grăsimi din sânge numite trigliceride, tensiune arterială mare şi creşterea concentraţiei de zahăr din sângele dumneavoastră
• O asociere de febră, simptome asemănătoare gripei, umflarea gâtului sau alte infecţii cu scăderea pronunţată a numărului de celule albe din sânge, o stare numită agranulocitoză.
• Obstrucţie intestinală.
• Creşterea concentraţiei de creatin fosfokinază în sânge (o substanţă din muşchi).
Reacţii adverse foarte rare (pot afecta până la 1 din 10000 de persoane):
• Erupţii trecătoare pe piele grave, băşici sau pete roşii pe piele
• O reacţie alergică severă (numită anafilaxie) care poate determina dificultate la respiraţie sau şoc
• Umflarea rapidă a pielii, mai ales în jurul ochilor, buzelor şi gâtului (angioedem)
• Apariţia severă de vezicule la nivelul pielii, gurii, ochilor şi organelor genitale (sindrom Stevens-Johnson)
• Secreţia neadecvată a hormonului care controlează volumul de urină.
• Deteriorarea fibrelor musculare i durere în muşchi (rabdomioliză)
Reacţii adverse cu frecvenţă necunoscută (care nu poate fi estimată din datele disponibile)
• Erupţie trecătoare pe piele cu pete roşii neregulate (eritem multiform)
• Reacţii alergice grave care apar brusc cu simptome cum sunt febră şi vezicule pe piele
şi descuamare a pielii (necroliză epidermică toxică)
• Simptome de întrerupere a tratamentului la noi născuţii a căror mame au utilizat Ketilept în timpul sarcinii.
Clasa de medicamente din care face parte Ketilept, poate să determine tulburări ale frecvenţei bătăilor inimii ce pot fi grave sau chiar să evolueze spre deces.
Unele reacţii adverse pot fi constatate numai la analizele de sânge. Acestea includ:
• creşterea cantităţii unor grăsimi din sânge (trigliceride şi colesterolul total)
• creşterea cantităţii de zahăr din sânge,
• modificarea nivelului de hormoni tiroidieni din sânge,
• creşterea concentraţiei enzimelor ficatului,
• scăderea numărului unor tipuri de celule din sânge (precum celule albe şi roşii),
• creşterea cantităţii de creatin fosfokinază (o substanţă din muşchi),
• scăderea cantităţii de sodiu din sânge
• creşterea concentraţiei hormonului prolactină în sânge. Creşterea concentraţiei hormonului prolactină poate avea, în cazuri rare, următoarele consecinţe:
o La bărbaţi şi femei umflarea sânilor şi secreţie lactată neaşteptată.
o La femei să apară menstruaţii neregulate.
De aceea, este posibil ca medicul dumneavoastră să vă ceară să faceţi o analiză a sângelui din când în când.
Reacţii adverse la copii şi adolescenţi
Reacţiile adverse care pot apărea la adulţi pot să apară, de asemenea, la copii şi adolescenţi. Următoarele reacţii adverse au fost observate mai frecvent la copii şi adolescenţi sau nu au fost observate la adulţi:
Reacţii adverse foarte frecvente (pot afecta mai mult de 1 din 10 persoane) :
• Creşterea cantităţii din sânge a hormonului numit prolactină. Creşterea concentraţiei hormonului prolactină poate duce în rare cazuri la următoarele:
- mărirea volumului sânilor şi secreţie neaşteptată de lapte la băieţi şi fete
- absenţa ciclului menstrual sau ciclu menstrual neregulat la fete
• Creşterea poftei de mâncare
• Vărsături
• Mişcări anormale ale muşchilor. Acestea includ dificultăţi la punerea muşchilor în mişcare, tremurături, stare de nelinişte sau rigiditate musculară fără durere
• Creşterea tensiunii arteriale.
Reacţii adverse frecvente (pot afecta până la 1 din 10 persoane):
• Stare de slăbiciune, leşin (poate duce la căderi)
• Nas înfundat.
• Iritabilitate.
Raportarea reacţiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice posibile reacţii adverse nemenţionate în acest prospect. De asemenea, puteţi raporta reacţiile adverse direct prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul Agenţiei Medicamentului şi Dispozitivelor Medicale: www.amed.md sau e-mail:[email protected]
Raportând reacţiile adverse, puteţi contribui la furnizarea de informaţii suplimentare privind siguranţa acestui medicament.
5. Cum se păstrează Ketilept
A se păstra la temperaturi sub 25°C.
Nu lăsaţi acest medicament la vederea şi îndemâna copiilor. Perioada de valabilitate este indicată pe ambalaj.
Nu utilizaţi acest medicament după data de expirare înscrisă pe ambalaj. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncaţi niciun medicament pe calea apei sau a reziduurilor menajere. Întrebaţi farmacistul cum să aruncaţi medicamentele pe care nu le mai folosiţi. Aceste măsuri vor ajuta la protejarea mediului.
6. Conţinutul ambalajului şi alte informaţii Ce conţine Ketilept comprimate filmate Substanţa activă
Fiecare comprimat filmat conţine quetiapină 25 mg, 100 mg, 150 mg, 200 mg şi 300 mg (sub formă de fumarat de quetiapină 28,78 mg, 115,13 mg, 172,70 mg, 230,26 mg şi 345,40 mg, corespunzător).
Celelalte componente sunt: celuloză microcristalină, lactoză monohidrat, carboximetilamidon de sodiu (tip A), povidonă, stearat de magneziu, dioxid de siliciu coloidal anhidru;
Film:
Opadry II White 33G28523: hipromeloză, dioxid de titan (E 171), lactoză monohidrat, macrogol 3350,
triacetină (comprimate filmate 25 mg, 100 mg, 300 mg).
Opadry II White 33G28523 şi Opadry II Pink 33G24283: hipromeloză, dioxid de titan (E 171), lactoză monohidrat, macrogol 3350, triacetină, oxid roşu de fer (E 172), oxid galben de fer (E 172) (comprimate filmate 150 mg, 200 mg).
Cum arată Ketilept comprimate filmate şi conţinutul ambalajului
Comprimate filmate
Ketilept 25 mg
Comprimate filmate rotunde, biconvexe, de culoare albă sau aproape albă, marcate cu litera stilizată "E" pe o parte şi numărul "201" pe altă parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 100 mg
Comprimate filmate rotunde, biconvexe, de culoare albă sau aproape albă, marcate cu litera stilizată "E" şi numărul "202" pe o parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 150 mg
Comprimate filmate rotunde, biconvexe, de culoare roz, marcate cu litera stilizată "E" şi numărul "203" pe o parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 200 mg
Comprimate filmate rotunde, biconvexe, de culoare roz-închis, marcate cu litera stilizată "E" şi numărul "204" pe o parte a comprimatului, fără miros sau aproape fără miros.
Ketilept 300 mg
Comprimate filmate rotunde, biconvexe, de culoare albă sau aproape albă, marcate cu litera stilizată "E" şi numărul "205" pe o parte a comprimatului, fără miros sau aproape fără miros.
Conţinutul ambalajului
Câte 10 comprimate filmate în blistere din PVC-PVdC/Al. Câte 3 sau 6 blistere împreună cu prospectul pentru pacient în cutie de carton.
Deţinătorul certificatului de înregistrare şi fabricantul
Deţinătorul certificatului de înregistrare
Egis Pharmaceuticals PLC
H-1106 Budapesta, Keresztúri út 30-38. Ungaria
Fabricantul
Egis Pharmaceuticals PLC
H-1165 Budapesta, Bökényföldi út 118-120. Ungaria
0
În stoc
Substanțele active din compoziția medicamentului NEIRALGIN® B sunt clorhidratul de piridoxină (vitamina B6), clorhidratul de tiamină (vitamina B1), cianocobalamina (vitamina B12) și clorhidratul de lidocaină.NEIRALGIN® B este utilizat la adulți și copii cu vârsta peste 12 ani pentru tratamentul simptomelor hematologice și neurologice cauzate de deficitul prelungit al vitaminelor B1, B6 și B12.
0
În stoc
Proprietăți
Cofeina este o substanță care se găsește în frunze de ceai, boabe de cafea și cacao, semințe
de guarana. Este unul dintre cei mai vechi stimulanți naturali folosiți de om. Consumul de
cofeină oferă vigoare și reduce temporar somnolența. Cofeina contribuie la creșterea eficienței
antrenamentelor sportive, performanței mentale și fizice.
Cofeina anhidră este o versiune pură, sub formă de pulbere, capsule sau comprimate a cofeinei,
care este, în mod normal, o substanță asemănătoare cristalinei. Anhidru înseamnă «fără apă».
Cofeina anhidră și-a găsit fani printre diferite grupuri sociale. Această formă de cofeină este
favorizată de mulți sportivi datorită acțiunii sale de stimulare rapidă.
• Fiecare comprimat Cofeină BP furnizează 100 mg de cofeină sub formă anhidră, asigurându-vă
energia, puterea de concentrare și determinarea de care aveți nevoie pentru a reuși.
• Cofeina sporește atenția, îmbunătățește concentrarea și crește rezistența. Astfel, reprezintă un
partener perfect de antrenament, indiferent care sunt obiectivele dvs. de fitness.
Mod de utilizare
Câte 1 comprimat, până la de 4 ori pe zi. Fiecare comprimat conține aproximativ aceeași cantitate
de cofeină ca o ceașcă de cafea.
Atenționări
Limitați utilizarea medicamentelor, alimentelor și băuturilor care conțin cofeină în timp ce luați
acest produs, deoarece prea multă cofeină poate provoca nervozitate, iritabilitate, insomnie și,
ocazional, bătăi rapide ale inimii.
A nu se depăși doza recomandată pentru consumul zilnic.
Suplimentele alimentare nu trebuie să înlocuiască un regim alimentar variat, echilibrat și un mod
de viață sănătos.
A nu se consuma dacă sunteți alergic la unul din ingrediente.
Femeile însărcinate sau care alăptează, persoanele cu vârsta sub 18 ani și persoanele care iau
medicamente sau suferă de o problemă medicală ar trebui să consulte medicul înainte de a utiliza
acest produs.
A nu se lăsa la îndemâna și la vederea copiilor.
A se consuma, de preferință, înainte de sfârșitul perioadei de valabilitate inscripționată pe ambalaj
Cofeina este o substanță care se găsește în frunze de ceai, boabe de cafea și cacao, semințe
de guarana. Este unul dintre cei mai vechi stimulanți naturali folosiți de om. Consumul de
cofeină oferă vigoare și reduce temporar somnolența. Cofeina contribuie la creșterea eficienței
antrenamentelor sportive, performanței mentale și fizice.
Cofeina anhidră este o versiune pură, sub formă de pulbere, capsule sau comprimate a cofeinei,
care este, în mod normal, o substanță asemănătoare cristalinei. Anhidru înseamnă «fără apă».
Cofeina anhidră și-a găsit fani printre diferite grupuri sociale. Această formă de cofeină este
favorizată de mulți sportivi datorită acțiunii sale de stimulare rapidă.
• Fiecare comprimat Cofeină BP furnizează 100 mg de cofeină sub formă anhidră, asigurându-vă
energia, puterea de concentrare și determinarea de care aveți nevoie pentru a reuși.
• Cofeina sporește atenția, îmbunătățește concentrarea și crește rezistența. Astfel, reprezintă un
partener perfect de antrenament, indiferent care sunt obiectivele dvs. de fitness.
Mod de utilizare
Câte 1 comprimat, până la de 4 ori pe zi. Fiecare comprimat conține aproximativ aceeași cantitate
de cofeină ca o ceașcă de cafea.
Atenționări
Limitați utilizarea medicamentelor, alimentelor și băuturilor care conțin cofeină în timp ce luați
acest produs, deoarece prea multă cofeină poate provoca nervozitate, iritabilitate, insomnie și,
ocazional, bătăi rapide ale inimii.
A nu se depăși doza recomandată pentru consumul zilnic.
Suplimentele alimentare nu trebuie să înlocuiască un regim alimentar variat, echilibrat și un mod
de viață sănătos.
A nu se consuma dacă sunteți alergic la unul din ingrediente.
Femeile însărcinate sau care alăptează, persoanele cu vârsta sub 18 ani și persoanele care iau
medicamente sau suferă de o problemă medicală ar trebui să consulte medicul înainte de a utiliza
acest produs.
A nu se lăsa la îndemâna și la vederea copiilor.
A se consuma, de preferință, înainte de sfârșitul perioadei de valabilitate inscripționată pe ambalaj